برترین تحولات پزشکی در سال ۲۰۱۰ از دید تایم/ دکتر علیرضا مجیدی
بدست پزشكان گيل • 11 دسامبر 2012 • دسته: يک پزشک۲۴/۹/۸۹٫ «تایم» امروز بنا به سنت هر ساله شخصیت برتر سال را برگزید و فهرستهای دهتایی از «ترین»های سال را هم منتشر کرد. وبلاگ «یک پزشک» هم مطابق معمول هر سال، نخستین رسانهی فارسیزبان است که برترین تحولات پزشکی سال میلادی را ترجمه و تقدیم خوانندگان خود میکند. تا چه قبول افتد و چه در نظر آید:
۱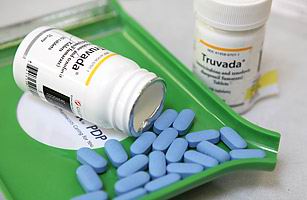 . داروهای ایدز احتمال عفونت HIV را کاهش میدهند
. داروهای ایدز احتمال عفونت HIV را کاهش میدهند
ویروس HIV در دستهی رتروویروسها تقسیمبندی میشود. تابهحال از داروهای ضد رتروویروسها تنها برای درمان بیماران استفاده میشد. اما یک پژوهش جدید نشان داده است که این داروها را در افراد سالم هم میتوان برای کاهش احتمال ابتلا به بیماری ایدز مورد استفاده قرار داد.
در این پژوهش ۲۵۰۰ فرد از شش کشور دنیا که آلوده به HIV نبودند، اما بهسبب همجنسگرا بودن در خطر ابتلا به این ویروس بودند، انتخاب شدند. نتایج پژوهش نشان داد که دادن یک داروی ترکیبی ضد رتروویروسی به نام Truvada در مقایسه با دارونما، ۴۴ درصد احتمال ابتلا را کمتر میکند.
حتی وقتی پژوهشگران دقیقتر شدند و دستهای از افراد مورد مطالعه را که در مصرف دارو منظمتر بودند و هر روز آن را مورد استفاده قرار میدادند، بررسی کردند، متوجه شدند در این دسته ۷۳ درصد نسبت به گروهی که دارونما دریافت میکرد، احتمال ابتلا به عفونت کاهش یافته است.
واضح است که مطالعات بیشتری برای اطمینان حاصل کردن از فواید پیشگیرانهی داروهای ضد رتروویروسی مورد نیاز است و متخصصان بهداشت عمومی هشدار میدهند که حتی اگر این نتایج تایید شوند، مصرف این داروها نمیتواند هیچگاه جای شیوههای خوب پیشگیری مثل رابطهی جنسی مطمئن و استفادهی دایمی از کاندوم را بگیرد.
باید توجه داشت که این داروها واکسن نیستند و اصولاً مکانیسم پیشگیری آنها با واکسنها متفاوت است. واکسنها با تقویت سیستم ایمنی از عفونت جلوگیری میکنند، در حالی که این داروها خودشان در مراحل اولیهی آلودگی، ویروسها را از بین میبرند.
۲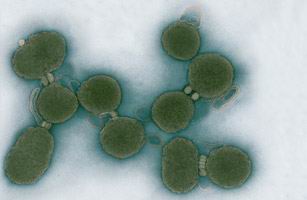 . سلول مصنوعی
. سلول مصنوعی
دکتر فرانکشتاین! حرکت کن و جایت را به همکار قرن بیست و یکمیات، دکتر ونتر، بده!
دکتر کریک ونتر، محققی که ژنوم انسان را نقشهبرداری کرد، در سال ۲۰۱۰ قدم دیگری بهسوی خلق حیات آزمایشگاهی برداشت. او با در کنار هم نهادن مواد شیمیایی ایجاد کنندهی مولکول DNA توانست ژنوم کامل یک باکتری را بسازد. سپس این ژنوم را در یک سلول قرار داد؛ سلولی که در کمال شگفتی میتوانست تقسیم شود.
با اینکه سلول مصنوعی دکتر ونتر اصلاً رفتار هراسانگیز هیولای «مری شلی» را ندارد، ولی بهسبب اینکه حیات دستساز را ممکن کرده، بحثبرانگیز است.
ونتر امیدوار است نتایج حاصل از کار وی، نخستین گام در مسیر ساخت موجودات آزمایشگاهی باشد. او پیش از این با ترکیب مواد ژنتیکی، ارگانیسمهایی درست کرده بود که از آنها میشود بهعنوان سوخت زیستی استفاده کرد. حتی با این شیوه میشود تولید واکسن آنفلوانزا را با در دسترس قرار دادن نسخههای مختلف سویههای این ویروس تسریع کرد.
۳ . تشخیص آلزایمر با آزمایش خون
. تشخیص آلزایمر با آزمایش خون
با وجود اینکه پزشکان روشهای تشخیصی پیچیدهای برای آلزایمر دارند، اما تابهحال با شیوههای تصویربرداری یا مولکولی نمیتوانستیم آلزایمر را «با قطعیت» تشخیص بدهیم. این بیماری بهزوالبرندهی قوای ذهنی تنها با اتوپسی، یعنی نمونهبرداری از بافت جسدها، بهطور قطعی تشخیص داده میشود و آسیبشناسان با مشاهدهی پلاکها و کلافههایی که شاهعلامت این بیماری هستند، تشخیص را مسجل میکنند.
اما یک تست آزمایشگاهی تازه، میتواند تشخیص را در مراحل اولیهی بیماری ممکن کند و به پزشکان این امکان را بدهد که حتی قبل از ظهور نخستین علایم بیماری، از زوال عقلی و دمانس جلوگیری کنند. در شیوهی جدید یک دوجین پروتئین مختلف در خون آزمایش میشوند و صحت تشخیصی این شیوه ۸۰ درصد است.
البته پیش از این شیوههای دیگری هم برای تشخیص بیماری ابداع شده بودند. اما با میسر شدن تشخیص زودهنگام، بیماران میتوانند با مداخلههای رفتاری، مثل فعال نگاه داشتن ذهن (با حفظ تماسهای اجتماعی و یادگیری چیزهای تازه) از سرعت پیشرفت بیماری بکاهند.
۴ . تایید استفاده از بوتاکس در درمان میگرن
. تایید استفاده از بوتاکس در درمان میگرن
چه کسی تصورش را میکرد که هوس عدهای برای جوان نشان دادن چهرهشان، به کشف شیوهای تازه برای درمان درد منتهی شود؟!
بعد از اینکه تعدادی از کسانی که برای از بین بردن چین و چروک پیشانیشان بوتاکس تزریق کرده بودند، اظهار کردند که میگرنشان هم کمتر شده است، پژوهشگران، بهخصوص آنهایی که در کارخانهی سازنده بوتاکس یعنی Allergan کار میکردند، درصدد برآمدند که در این مورد تحقیق کنند.
بر اساس اطلاعاتی که از دو پژوهش بزرگ با بررسی ۱۰۰۰ بیمار بهدست آمد، این شرکت موفق شد سازمان غذا و داروی آمریکا (FDA) را متقاعد کند که دستهای از بیماران که در ناحیهی پیشانی بوتاکس دریافت میکنند، نسبت به آنهایی که این تزریق فلجکنندهی عضلانی را نداشتهاند، روزهای کمتری از ماه گرفتار درد میگرن میشوند.
تایید FDA به این معنی است که سازمانهای بیمهگر از این به بعد ممکن است هزینهی تزریق بوتاکس را در مبتلایان به میگرن متقبل شوند. این هزینه ممکن است به چند هزار دلار برای چند ماه بالغ شود.
هنوز پیشبینی این مطلب که کدام دسته از بیماران مبتلا به سردرد بیشتر از این شیوهی تازه منفعت میبرند، دشوار است، اما فایدهی این تحول این است که دیگر بیماران مبتلا به میگرن مجبور نیستند مخفیانه مورد ویزیت جراحان پلاستیک قرار بگیرند یا از جیب خود هزینهی درمان را بپردازند.
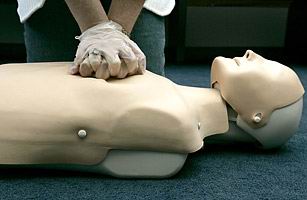
۵. احیای ورای CPR
بهمدت ۵۰ سال، یعنی از سال ۱۹۶۰، زمانی که برای اولین بار احیای قلبی- ریوی یا CPR تعریف شد، برای احیای بیماران بهصورت توام از تنفس دهان به دهان و ماساژ قلبی استفاده میشد. اما اطلاعات جدید نشان میدهد که ماساژ قلبی تنها، بهاندازهی احیای قلبی- ریوی به روش مرسوم موثر است. بههمین علت انجمن قلب امریکا (AHA) تصمیم گرفت در مقررات جدید CPR تاکید بیشتری بر ماساژ قلبی کند و حتی در مواردی احیای با ترکیب ماساژ و تنفس را محدود کند.
در چند سال اخیر چند تحقیق نشان داده است که همراهان آموزشندیدهی بیماران میتوانند احیای بیماران را با ماساژ قلبی تنها و بدون استفاده از تنفس دهان به دهان بسیار راحتتر انجام دهند. بهعلاوه مشخص شده است کسانی که تنها مورد ماساژ قلبی میگیرند، بهاندازهی آنهایی که احیای قلبی- ریوی کامل دریافت میکنند، شانس بقا دارند.
مطالعات دیگری هم نشان داده است تنها ۳۰ درصد کسانی که به احیای قلبی- ریوی نیاز دارند، مورد احیا قرار میگیرند، زیرا همراهان آموزشندیده از انجام کار پیچیدهی احیای قلبی- ریوی اکراه دارند. همین مطلب باعث شد انجمن قلب آمریکا در رهنمودهای CPR تجدیدنظر کند.
متخصصان انجمن قلب آمریکا اعتقاد دارند اولویت کسانی که قلبشان متوقف شده، برقرار کردن مجدد پمپاژ خون است تا میزان آسیب ناشی از توقف قلب به حداقل برسد. بر اساس توصیههای جدید، همهی احیاگران، حتی پرسنل آموزشدیدهی فوریتهای پزشکی، باید برخلاف توصیههای قبلی که نخست بر برقرار کردن راه هوایی تاکید میکرد، با ماساژهای قلبی محکم عملیات احیا را شروع کنند.
۶ . FDA تجویز آواندیا را محدود کرد
. FDA تجویز آواندیا را محدود کرد
۱۱ سال پس از ورود داروی آواندیا یا رزیگلیتازون که یک داروی کنترلکنندهی قند خون است، سازمان غذا و داروی امریکا استفاده از آن را محدود کرد.
این دارو در بیماران دیابتی نوع II استفاده میشود و تنها میتواند توسط پزشکانی نسخه شود که آگاهی آنها از همراهی افزایش خطر حملات قلبی و مصرف این دارو، ثبت شده باشد. این دارو تنها در صورتی استفاده میشود که داروهای دیابتی دیگر موثر نبوده و همهی روشهای درمانی دیگر مورد استفاده قرار گرفته باشد. بهعلاوه خود بیماران هم باید از عوارض این دارو مطلع شوند.
البته تصمیم تازهی FDA بهاعتقاد متخصصان با تاخیر زیاد گرفته شد، چرا که نخستین بار در سال ۲۰۰۷ پژوهشگران متوجه افزایش حملات قلبی در مصرفکنندگان داوری آواندیا شده بودند.
در حال حاضر FDA روی برچسب دارو به بیماران در مورد عوارض احتمالی هشدار میدهد. جالب است که بررسیهای دولتی نشان داده است شرکت سازندهی این دارو یعنی GlaxoSmithKline، مدت کوتاهی بعد از به بازار امدن این دارو در سال ۱۹۹۹ متوجه عوارض آن شده بود.
خبر خوب برای بیمارانی که به این دارو خوب پاسخ دادهاند اما محدودیتهای جدید مانع نسخه شدن مجدد این دارو برای آنها میشود، این است که داروی مشابهی به نام آکتوز (Actos) یا پیوگلیتازون عوارض جانبی مشابه ندارد.
۷ . آزمایش خونی برای بیماری قلبی
. آزمایش خونی برای بیماری قلبی
مطمئنترین شیوه برای کسب اطلاع از وضعیت عروق قلب، آنژیوگرافی است، اما این شیوه تهاجمی است و لازمهی آن وارد کردن لولهای از طریق رگهای پاست.
پزشکان با گرفتن شرححال، شامل علایم، درد قفسهی سینه و سابقهی خانوادگی بیماران، به بیمارانی که خطر بالای حملهی قلبی دارند، هشدار میدهند که با تغییر سبک زندگی شامل تغییر عادات و رژیم غذایی از بروز حملهی قلبی پیشگیری کنند.
اما بهتازگی مشخص شده است با استفاده از تستهای ژنتیکی خاصی که ژنوم ترشحکنندهی پروتئینهای خونی را مشخص میکند، میتوان بر میزان صحت طبقهبندی مزبور افزود. در حقیقت اگر در کنار شرححال بالینی، از آزمایش ژنتیکی هم استفاده شود، به میزان ۱۶ درصد بر میزان درستی تقسیمبندی بیماران به دو دستهی کمخطر و پرخطر افزوده میشود.
۸ . پیشبینی میزان موفقیت IVF
. پیشبینی میزان موفقیت IVF
لقاح داخل لولهی آزمایش یا IVF حتی در بهترین شرایط تنها در ۳۰ درصد موارد به تولد نوزاد زنده منتهی میشود. پژوهشگران دانشگاه استنفورد موفق شدهاند روش تازهای برای انتخاب قویترین رویانهایی که با احتمال بیشتری میتوانند مراحل حاملگی را سپری کنند، بیابند.
در این روش از فعالیت رویانها در چند ساعت اول بعد از لقاح فیلمبرداری میکنند و با استفاده از شاخصهایی که در فیلمها میبینند، میتوانند پیشبینی کنند کدام رویانها بیشتر احتمال بقا دارند. فاصلهی زمانی بین لقاح و نخستین تقسیم سلولی رویان و همچنین مدت زمانی که نخستین تقسیم سلولی طول میکشد، از جملهی این شاخصها هستند.
بهزودی این شیوه در کلینیکهای درمان ناباروری مورد استفاده قرار میگیرد تا مشخص شود عملاً تا چه میزان بر تعداد تولدهای زنده خواهد افزود.
۹. تخمدان مصنوعی
اما خبر خوب دیگر در درمان ناباروری اینکه دانشمندان موفق شدهاند تخمدان مصنوعی بسازند که در آینده خواهد توانست تخمکهای انسان را بیرون از بدن پرورش دهد.
پژوهشگران دانشگاه براون موفق شدند با استفاده از سه سلول ابتدایی تخمدان، یک ساختمان سهبعدی شبیه تخمدان بسازند. این سلولها میتوانند با هم تعامل کنند تا در نهایت بافتی بسازند که توانایی ساخت تخمک انسان را از مراحل ابتدایی تا فولیکول و شکل تکاملیافتهاش دارد.
تخمدان مصنوعی میتواند بر میزان موفقیت IVF بیافزاید. در حال حاضر هنگامی که یک زن تخمک اهدا میکند، ترکیبی از تخمکهای بالغ و نابالغ از او استحصال میشود. با استفاده از شیوهی جدید میتوان تخمکهای نابالغ را پرورش داد و از آنها استفاده کرد. بهعلاوه این شیوه به زنانی که اصلاً توانایی تولید تخمک بالغ را ندارند، کمک میکند.
۱۰ . تولید ایمنتر و سریعتر سلولهای چندظرفیتی القایی
. تولید ایمنتر و سریعتر سلولهای چندظرفیتی القایی
هنوز با زمانی که درمان با سلولهای بنیادی به یک شیوهی درمانی معمول تبدیل شود، فاصله داریم، اما دانشمندان قدمهای بزرگی بهسمت عملی کردن این مطلب برداشتهاند.
سلولهای چندظرفیتی القایی (iPS) که از بافت پوست بهدست میآید، نیاز پژوهشگران را به بافت رویانی از بین برده است. اما بهتازگی پژوهشگران بیمارستان اطفال بوستون موفق شدهاند بر مانع عمدهای که در مسیر استفادهی گسترده از سلولهای چندظرفیتی القایی بود، غلبه کنند. مشکل عمده این بود که برای بهدست آوردن این سلولها تا حالا پزشکان مجبور بودند پوست بیماران را در معرض ویروسها و ژنهای مولد سرطان قرار بدهند تا با برنامهریزی مجدد، آنها را تبدیل به سلول رویانی کنند. اما دانشمندان موفق شدهاند با اضافه کردن ژنهای RNA به این سلولها، نیاز به مواجهه با ویروس یا ژنهای مولد سرطان را برطرف کنند. مزیت دیگر این روش این است که این شیوه صدبرابر از شیوهی قبلی سریعتر است.
این یافته تحول عمدهای بهحساب میآید و ما را امیدوار میکند سرانجام روزی بتوانیم از سلولهای بنیادی بهعنوان منبعی از سلولهای سالم و تازه استفاده کنیم و آنها را جایگزین سلولهای تخریبشده کنیم.
برای مشاهدهی منابع و ارجاعات این مقاله میتوانید به نسخهی الکترونیک آن در وبلاگ «یک پزشک» مراجعه کنید.
دکتر علیرضا مجیدی
Website: 1pezeshk.com
Email: alirezamajidi@gmail.com

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل