بیماریهای ناشی از گرما، انواع و درمان آنها/ گرمازدگی/ دکتر حسن رخشاد
بدست پزشكان گيل • 12 اکتبر 2009 • دسته: طب اورژانس٬ کلینیک یکی از بیماریهای مهم در ایام گرم سال گرمازدگی است. ضمن اینکه بهراحتی و سریع میتوان این بیماری را تشخیص داد و درمان کرد، میتواند خطرناک و کشنده نیز باشد. این بیماری در ایام گرم سال شایع است و درصد زیادی از بیماران مراجعه کننده به مطبها را تشکیل میدهد.
یکی از بیماریهای مهم در ایام گرم سال گرمازدگی است. ضمن اینکه بهراحتی و سریع میتوان این بیماری را تشخیص داد و درمان کرد، میتواند خطرناک و کشنده نیز باشد. این بیماری در ایام گرم سال شایع است و درصد زیادی از بیماران مراجعه کننده به مطبها را تشکیل میدهد.
بیماریهای ناشی از گرما، انواع و درمان آنها
بیماریهای ناشی از گرما در فصول گرم سال یکی از بیماریهای رایج در جهان خصوصاً در کشور ماست و در مناطق گرم و خشک و نیز مناطق گرم و مرطوب بهفراوانی دیده میشود.
بیماریهای ناشی از گرما به بیماریهایی گفته میشود که بدن نمیتواند خود را با افزایش دمای محیط تطبیق دهد. طیف بیماریهای ناشی از گرما شامل موارد زیر است:
۱٫ ادم گرمایی (Heat edema)
۲٫ عرقسوز (Heat rash)
۳٫ گرفتگی عضلانی ناشی از گرما (Heat cramp)
۴٫ تتانی ناشی از گرما (Heat tetany)
۵٫ سنکوپ گرمایی (Heat syncope)
۶٫ ضعف و خستگی مفرط حاصل از گرما (Heat exhaustion)
۷٫ گرمازدگی (Heat stroke).
 پاتوفیزیولوژی
پاتوفیزیولوژی
با توجه به اینکه گرمازدگی در صورت سهلانگاری بیمار یا اطرافیان بیمار، اشتباه در تشخیص یا شروع تاخیری درمان میتواند ۲۰% مرگومیر در جوانان و ۷۰% در افراد مسن داشته باشد، در این مقاله سعی شده است ضمن بیان مکانیسم کنترل گرما توسط بدن، به زبان ساده نحوهی پیشگیری، مراقبت و درمان گرمازدگی بیان گردد.
علیرغم تغییرات وسیع دمای محیط، انسان و سایر پستانداران میتوانند دمای بدن خود را توسط اتلاف یا ایجاد گرما در محدودهی ثابتی نگه دارند. زمانی که افزایش دمای بدن از مکانیسم دفع حرارت پیشی میگیرد، دمای بدن افزایش مییابد و علایم مهم گرمازدگی بروز میکند. گرمای بیش از حد بدن سبب تخریب (Denature) پروتئین میشود، فسفولیپیدها، لیپوپروتئینها و لیپیدهای محلول در آب غشای سلولها را بیثبات میکند و منجر به کولاپس قلبی و عروقی، نارسایی ارگانها، و نهایتاً مرگ میشود. دمای دقیقی که سبب کولاپس قلبی و عروقی شود در افراد مختلف متفاوت است و این بهدلیل بیماریهای همراه، داروها و سایر فاکتورهایی است که ممکن است سبب تشدید یا تخفیف بیماری شود. بهبود کامل در بیمارانی که دمای بدن آنها تا ۴۶ درجه بوده مشاهده شده و مرگ نیز در بیمارانی که دمای پایینتری داشتهاند گزارش شده است. دمای بدن بیش از ۱/۴۱ درجه نقطهی خطر (Catastrophic) است و باید هر چه سریعتر اقدام درمانی صورت پذیرد.
دمای بدن از راههای مختلفی تولید میشود. در حالت متابولیسم پایه در بدن انسان (یعنی در حالت استراحت) تقریباً ۱۰۰ کیلوکالری در ساعت یا Kcal/kg/h 1 حرارت یا گرما تولید میشود و در صورتی که به دلایلی دفع حرارت بدن مختل شود، همین حالت باعث افزایش C/h 1/1 (سانتیگراد بر ساعت) خواهد شد. در فعالیت شدید بدنی تولید حرارت میتواند تا ۱۰ برابر (Kcal/h ۱۰۰۰) افزایش یابد، ضمن اینکه بیماریهایی مثل تشنج، سپتیسمی، تیروتوکسیکوزیس، لرزیدن و بعضی از داروها نیز تولید حرارت در بدن را تشدید میکنند.
قرار گرفتن مکرر در معرض آب و هوای گرم میتواند قدرت دفع گرما از بدن را تا ۲۰ برابر افزایش دهد که بخشی از آن بهدلیل افزایش جریان خون پوستی و بخش مهمتر آن بهدلیل تغییر تنظیم دمای بدن است. در افرادی که در محیط گرم قرار میگیرند افزایش یک درجهی سانتیگراد در حرارت بدن باعث افزایش تعریق L/h 5/0 میشود و اگر دمای بدن نیم درجهی دیگر اضافه گردد تعریق به L/h 2 افزایش خواهد یافت.
معمولاً برای عادت کردن به یک محیط گرم ۷ تا ۱۰ روز زمان نیاز است و برعکس برای عادت کردن به یک محیط سرد نیاز به ۲۰ تا ۴۰ روز است.
بدن انسان در حالت استراحت از طریق عروق خونی سطح پوست بدن تا حرارت ۳۲ درجهی محیط را بهراحتی تحمل میکند ولی هر گونه افزایش فعالیت بدنی در این شرایط یا افزایش دمای محیط میتواند فرد را در معرض گرمازدگی قرار دهد. (Oxford Textbook of Medicine, Sec: 8.5.1, 4th edition)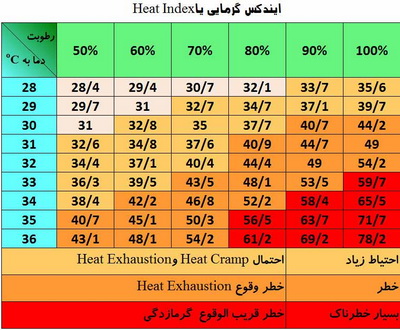
مکانیسم دفع حرارت
مکانیسم دفع حرارت بدن در شرایط عادی شامل موارد زیر است:
۱٫ Radiation یا تشعشعی (انتقال گرما بهصورت امواج الکترومغناطیسی بین بدن و محیط اطراف، یا مادون قرمز که تاثیر این روش به نور آفتاب، فصل سال، وجود یا عدم وجود ابر و سایر عوامل بستگی دارد. مثلاً قرار گرفتن در نور آفتاب طی تابستان باعث افزایش حرارت بدن تا مقدار Kcal/h ۱۵۰ میشود)
۲٫ Convection یا انتقالی یا همرفت (انتقال گرما از سطح پوست بدن به محیط اطراف با وجود اختلاف دما)
۳٫ Evaporation یا تبخیر (تبدیل مایع به بخار آب)
۴٫ Conduction یا هدایتی یا تماسی (انتقال حرارت بین دو سطح با اختلاف دما که در تماس مستقیم با هم باشند).
راههای دفع گرما از بدن در یک فرد سالم
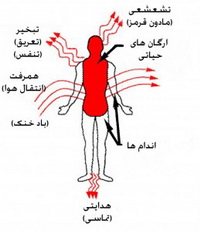 بخش عمدهی دفع حرارت از بدن بهصورت تشعشعی است که حدود ۶۵% دفع حرارت از بدن را شامل میشود و میتواند توسط لباسهایی که میپوشیم تحت تاثیر قرار گیرد. ولی اگر دمای محیط به ۳۷/۲ درجه برسد، این مقدار به صفر میرسد و با افزایش دما از ۳۷۲/۲ به بالا انتقال گرما از محیط اطراف به بدن صورت میگیرد. در حالت عادی ۲۰% گرمای بدن از طریق تبخیر دفع میشود که در محیطهای گرم این درصد افزایش مییابد و مهمترین عامل دفع حرارت میشود. عمل تبخیر بهعنوان یک مکانیسم دفع گرما به وضعیت پوست بدن، غدد عرق، عمل ریه، دمای محیط، رطوبت، وزش هوا و اینکه شخص به آب و هوای گرم عادت کرده یا نه، بستگی دارد. بهعنوان مثال وقتی رطوبت هوا از ۷۵% بیشتر شود، عمل تبخیر انجام نخواهد شد و در افرادی که به محیط آب و هوای گرم عادت نکردهاند کمتر موثر است. در فعالیتهای خیلی شدید بدنی عمل تعریق میتواند به ۲/۵ لیتر در ساعت برسد. رطوبت محیط، تعریق را کاهش میدهد. (Current Medical Treatment & Diagnosis, 2007)
بخش عمدهی دفع حرارت از بدن بهصورت تشعشعی است که حدود ۶۵% دفع حرارت از بدن را شامل میشود و میتواند توسط لباسهایی که میپوشیم تحت تاثیر قرار گیرد. ولی اگر دمای محیط به ۳۷/۲ درجه برسد، این مقدار به صفر میرسد و با افزایش دما از ۳۷۲/۲ به بالا انتقال گرما از محیط اطراف به بدن صورت میگیرد. در حالت عادی ۲۰% گرمای بدن از طریق تبخیر دفع میشود که در محیطهای گرم این درصد افزایش مییابد و مهمترین عامل دفع حرارت میشود. عمل تبخیر بهعنوان یک مکانیسم دفع گرما به وضعیت پوست بدن، غدد عرق، عمل ریه، دمای محیط، رطوبت، وزش هوا و اینکه شخص به آب و هوای گرم عادت کرده یا نه، بستگی دارد. بهعنوان مثال وقتی رطوبت هوا از ۷۵% بیشتر شود، عمل تبخیر انجام نخواهد شد و در افرادی که به محیط آب و هوای گرم عادت نکردهاند کمتر موثر است. در فعالیتهای خیلی شدید بدنی عمل تعریق میتواند به ۲/۵ لیتر در ساعت برسد. رطوبت محیط، تعریق را کاهش میدهد. (Current Medical Treatment & Diagnosis, 2007)
فردی که به محیط گرم عادت نکرده است فقط میتواند یک لیتر در ساعت عرق کند که معادل دفع Kcal/h ۵۸۰ گرماست، در حالی که فرد عادت کرده به محیط گرم میتواند ۲-۳ لیتر تعریق داشته باشد که برابر با Kcal/h ۱۷۴۰ گرماست. ظرف ۷-۱۰ روز میتوان به آب و هوای گرم عادت کرد که در این صورت آستانهی شروع تعریق پایین میآید و تولید تعریق افزایش مییابد و ظرفیت غدد عرق در جذب مجدد سدیم عرق نیز افزایش مییابد تا در مجموع دفع حرارت موثرتر واقع شود. (Saint Francis Medical Center Site)
در حالت طبیعی هیپوتالاموس با اتلاف گرما تولید گرما را در بدن کنترل میکند و بهعبارتی نقش ترموستات بدن را دارد. رسپتورهای حساس به حرارت در پوست، عضلات و نخاع وجود دارد. این رسپتورها اطلاعات لازم را به قسمت قدامی هیپوتالاموس میفرستند و در این قسمت اطلاعات بهاصطلاح پردازش میشود و رفتار لازم برای کاهش حرارت بدن انجام میشود مثل: افزایش جریان خون در پوست (تا ۸ لیتر در دقیقه)، دیلاتاسیون (گشاد شدن) وریدهای پوستی و تحریک برای ایجاد تعریق.
در افرادی که ظرفیت تطابق با محیط را ندارند مثل شیرخواران، افراد پیر و افرادی که بیماری مزمن دارند زمانی که تولید حرارت از اتلاف حرارت پیشی میگیرد گرمازدگی کلاسیک اتفاق میافتد (Classic heat stroke). کلاً افراد مسن و بیمارانی که وضعیت قلبی- ریوی پایینی دارند قادر نیستند در مواقع حوادث گرمایی خود را با پاسخهای فیزیولوژیک بدنی تطابق دهند و در نتیجه در خطر گرمازدگی هستند.
در امریکا در سالهای ۱۹۷۹ تا ۱۹۹۷، ۷۰۴۶ مورد مرگ ناشی از گرمازدگی گزارش شده است (۳۷۱ مرگ در سال). مرگومیر ناشی از گرمازدگی در تابستان با افزایش موج گرما افزایش مییابد. مثلاً در سال ۱۹۸۰ (سالی که در آمریکا گرما شدید بود) ۱۷۰۰ مورد مرگ ناشی از گرمازدگی گزارش شد (در مقایسه با سال بعد که ۱۴۸ مورد گزارش شد). افراد بالای ۶۵ سال ۴۴ % موارد مرگ را شامل میشدند.
مرگومیر
مرگومیر (Mortality/ Morbidity) ناشی از گرمازدگی به مدت زمان قرار گرفتن در معرض گرما بستگی دارد. زمانی که در درمان گرمازدگی تاخیری بهوجود آید مرگ ناشی از گرمازدگی به ۸۰ % میرسد. با وجود این، تشخیص زودرس و درمان سریع مرگ ناشی از گرمازدگی را به ۱۰% میرساند. مرگومیر در افراد مسن، بیمارانی که بیماری زمینه ای دارند و بیماران بستری بیشتر است.
سن، جنس و نژاد: گرمازدگی در همهی نژادها و در هر دو جنس یکسان است. منتها با توجه به موقعیت اجتماعی سیاهپوستان مرگومیر در سیاهپوستان سه برابر سفیدپوستان است. در مورد جنس در مردان، با توجه به اینکه در محیطهای کاری سخت بیشتر کار میکنند، دو برابر بیشتر است. در مورد سن نیز شیرخواران، بچهها و افراد پیر در معرض خطری بیشتری قرار دارند.
علایم بالینی بیماریهای ناشی از گرما
افزایش درجهی حرارت محیط یا بدن موجب طیف وسیعی از اختلالات میشود که از یک ضعف و بیحالی، سردرد و تهوع گرفته تا تشنج، نارسایی کلیه و مرگ متفاوت است که در زیر به ذکر آنها میپردازیم:
۱٫ ادم حاصل از گرما (Heat edema): این حالت در افرادی که به آب و هوای گرم عادت ندارند رخ میدهد (معمولاً در زنان و افراد مسن) و بهصورت ادم پشت پا و مچ پا، متعاقب نشستن یا ایستادن طولانی مدت اتفاق میافتد. علت آن وازودیلاتاسیون عروقی و استاز خون وریدی است و در نتیجه ادم بافت بینابینی تشکیل میشود که نمایانگر بیماری قلبی یا لنفاتیک نیست. ادم حاصل از گرما نیاز به درمان خاصی ندارد و با عادت کردن به آب و هوای منطقه (معمولاً ۳-۲ روز) و بلند کردن پاها از سطح زمین برطرف میگردد.
۲٫ عرقسوز (Heat rash): عرقسوز تحریک پوستی است که توسط تعریق زیاد که در آب و هوای گرم و با رطوبت بالا رخ میدهد. در هر سنی میتواند رخ دهد ولی در بچهها و خردسالان شایعتر است. ظاهر عرقسوز بهصورت بستری قرمز رنگ با تاولهای کوچک است.
۳٫ گرفتگی عضلانی حاصل از گرما (Heat cramps): این حالت نیز در یک آب و هوای نسبتاً گرم ولی معمولاً در افراد جوان و سازگار و متعاقب فعالیت شدید عضلانی اتفاق میافتد. در اثر تعریق زیاد شخص دچار دهیدراتاسیون میشود و اگر مایعات هیپوتونیک مصرف کند، ممکن است هیپوناترمی و هیپوکالمی و در نتیجه کرامپ عضلانی رخ دهد که بیشتر در عضلات ساق پا و شانههاست. دمای بدن در محدودهی طبیعی است و بهجز اختلالات الکترولیتی خفیف، نکتهی مثبت دیگری وجود ندارد. درمان این حالت شامل استراحت در یک فضای خنک و تجویز مایعات بهصورت وریدی (نرمال سالین به میزان یک لیتر طی ۳-۴ ساعت) یا خوراکی (یکچهارم قاشق چایخوری نمک در یک لیوان آب هر ۱-۲ ساعت بهمدت ۴-۸ ساعت) است و طی چند ساعت برطرف میشود. ماساژ خفیف (بهصورت مالش) عضلات تا حدودی کمک میکند اما باید از ماساژ شدید عضلات خودداری کرد (موجب افزایش تولید گرما میشود).
۴٫ تتانی حاصل از گرما (Heat tetany): در برخی از افراد، متعاقب گرمای محیط و فعالیت شدید، هیپرونتیلاسیون و آلکالوز تنفسی و سپس اسپاسم کارپوپدال اتفاق میافتد. اگرچه در این بیماران ممکن است نشانهی شوستوک (Chvostoke’s sign) وجود داشته باشد، ولی کلسیم و منیزیم سرم طبیعی است. این حالت پس از استرحت در هوای خنک، خودبهخود برطرف میشود و نیاز به درمان خاص دیگری ندارد (اگرچه باید کلسیم و در صورت امکان منیزیم سرم اندازهگیری شود).
۵٫ سنکوپ حاصل از گرما (Heat syncope): در برخی از افراد (خصوصاً افراد مسن) که عادت به آب و هوای گرم ندارند، ممکن است هیپوتانسیون اورتواستاتیک و در نتیجه سنکوپ بروز کند. علت آن، وازودیلاتاسیون عروق محیطی (بهمنظور کاهش دمای بدن) و دهیدراتاسیون است. درمان این حالت استراحت در هوای خنک، خواباندن بیمار، بلند کردن پاهای وی و گاهی تجویز مایعات خنک است.
۶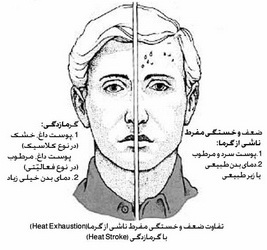 . ضعف و خستگی مفرط حاصل از گرما (Heat exhaustion): این حالت که در اثر دهیدراتاسیون نسبتاً شدید و اختلال الکترولیتی متعاقب فعالیت شدید در آب و هوای گرم و مرطوب اتفاق میافتد، فرم شدیدتری از حالتهای فوقالذکر است و میتواند بهسرعت بهطرف گرمازدگی پیشرفت کند. علایم و نشانههای آن ممکن است هر یک از حالات ذکر شده در بالا همراه با تهوع، استفراغ، ضعف و بیحالی، اضطراب، بیقراری، سردرد، سرگیجه، هیپرونتیلاسیون، تاکیکاردی و تب (معمولاً کمتر از ۳۹ درجه) باشد. آنچه این اختلال را از گرمازدگی افتراق میدهد، طبیعی بودن وضعیت دماغی بیمار است. موارد خفیف و تحت بالینی گرمازدگی (Heat stroke) ممکن است مشابه Heat exhaustion باشد. در چنین حالاتی اندازهگیری SGOT، SGPT و LDH به افتراق آن دو از یکدیگر کمک میکند. در این بیماران در صورت شک به گرمازدگی، باید درمان بر اساس گرمازدگی شروع شود و تا مشخص شدن بیماری ادامه یابد. درمان Heat exhaustion شامل استراحت، تجویز مایعات (محلول یکسوم- دوسوم یا نرمال سالین به میزان ۲-۸ لیتر)، خنک کردن محیط و بررسی عملکرد کلیه است.
. ضعف و خستگی مفرط حاصل از گرما (Heat exhaustion): این حالت که در اثر دهیدراتاسیون نسبتاً شدید و اختلال الکترولیتی متعاقب فعالیت شدید در آب و هوای گرم و مرطوب اتفاق میافتد، فرم شدیدتری از حالتهای فوقالذکر است و میتواند بهسرعت بهطرف گرمازدگی پیشرفت کند. علایم و نشانههای آن ممکن است هر یک از حالات ذکر شده در بالا همراه با تهوع، استفراغ، ضعف و بیحالی، اضطراب، بیقراری، سردرد، سرگیجه، هیپرونتیلاسیون، تاکیکاردی و تب (معمولاً کمتر از ۳۹ درجه) باشد. آنچه این اختلال را از گرمازدگی افتراق میدهد، طبیعی بودن وضعیت دماغی بیمار است. موارد خفیف و تحت بالینی گرمازدگی (Heat stroke) ممکن است مشابه Heat exhaustion باشد. در چنین حالاتی اندازهگیری SGOT، SGPT و LDH به افتراق آن دو از یکدیگر کمک میکند. در این بیماران در صورت شک به گرمازدگی، باید درمان بر اساس گرمازدگی شروع شود و تا مشخص شدن بیماری ادامه یابد. درمان Heat exhaustion شامل استراحت، تجویز مایعات (محلول یکسوم- دوسوم یا نرمال سالین به میزان ۲-۸ لیتر)، خنک کردن محیط و بررسی عملکرد کلیه است.
۷٫ گرمازدگی (Heat stroke): گرمازدگی شدیدترین شکل بیماریهای ناشی از گرماست که شامل افزایش دمای بدن به بیش از ۴۱/۱ درجهی سانتیگراد همراه با اختلالات عصبی است. گرمازدگی در دو حالت رخ میدهد: بهعلت افزایش تولید گرما (مثل فعالیت بدنی یا افزایش متابولیسم بدنی) یا کاهش توانایی دفع گرما از بدن (مثل پوشیدن لباس زیاد یا روزهای شرجی).
گرمازدگی به دو شکل دیده میشود:
– گرمازدگی فعالیتی (Exertional heat stroke: EHS): معمولاً در افراد جوانی دیده میشود که بهمدت طولانی در یک محیط گرم فعالیت بدنی شدید انجام میدهند.
– گرمازدگی کلاسیک (Classic nonexertional heat stroke: NEHS): بیشتر در افراد پیر کمتحرک، افرادی که بیماری مزمن دارند و افراد کمسن و سال دیده میشود. گرمازدگی کلاسیک در مناطقی اتفاق میافتد که سالها موج گرمایی نداشتهاند.
هر دو نوع گرمازدگی با مرگومیر بالایی همراه است، خصوصاً وقتی که در درمان تاخیری صورت گیرد.
گرمازدگی بهطور تیپیک با هیپرترمی (افزایش دمای بدن) بیش از ۴۱/۱ درجه، عدم تعریق (Anhidrosis) همراه با اختلال حسی عصبی (Sensorium) همراه است. با وجود این، ممکن است بیمار پس از قرار گرفتن در یک محیط با دمای پایینتر، مثل قرار گرفتن در آمبولانس که محیط خنکتری دارد، تب کمتری را نشان دهد که باید این مساله را در نظر داشت. همچنین ممکن است بعضی از بیماران توانایی تعریق را داشته باشد بنابراین تاکید بیمورد بر وجود هر سه علامت در یک بیمار گرمازده ممکن است سبب تاخیر درمان و عوارض متعاقب آن شود.
علایم بالینی در گرمازدگی
همانطور که اشاره شد، از نظر بالینی گرمازدگی به دو شکل رخ میدهد: گرمازدگی کلاسیک که طی آن گرمای محیط افزایش مییابد و در کودکان و جمعیت سالخوردهی جامعه شایعتر است. گرمازدگی را باید در کودکان، افراد پیر و افرادی که بیماری مزمن همراه با اختلال حسی عصبی دارند مد نظر داشت. گرمازدگی کلاسیک بهدلیل اختلال ناگهانی مکانیسم کنترل دمای بدن اتفاق میافتد.
نوع دیگر گرمازدگی، گرمازدگی فعالیتی است که معمولاً فرد جوانی را درگیر میکند که سالم بوده ولی فعالیت فیزیکی شدیدی داشته است. این گرمازدگی نتیجهی افزایش تولید گرماست که بدن قادر نیست گرمای حاصله را دفع کند. در حالت طبیعی بدن میتواند Kcal 500-300 گرما را دفع کند ولی در فعالیتهای شدید تولید گرما حتی تا Kcal 900 افزایش مییابد.
گرمازدگی فعالیتی:
– با هیپرترمی (تب شدید)، تعریق شدید، و اختلال حسی- عصبی مشخص میشود و در فردی که در یک محیط گرم فعالیت شدید بدنی داشته باشد بهطور ناگهانی بروز میکند.
– یکسری از شکایات مثل درد شکمی، درد عضلانی، تهوع، استفراغ، اسهال، سردرد، سرگیجه، تنگی نفس و ضعف معمولاً قبل از گرمازدگی شایع است و ممکن است تشخیص گرمازدگی را به تاخیر بیاندازد. سنکوپ و اختلال هوشیاری هم قبل از گرمازدگی مشاهده شده است.
– گرمازدگی فعالیتی معمولاً در جوانان و افراد سالم مثل ورزشکاران، ماموران آتشنشانی و سربازانی دیده میشود که فعالیت شدید بدنی دارند و گرمای تولید شده بر سیستم کنترل دمای بدن فایق میآید و ایجاد هیپرترمی میکند. بهدلیل اینکه اینگونه بیماران توانایی تعریقشان دستنخورده و سالم است پس از پایان فعالیت فیزیکی دمای بدنشان پایین است و در هنگام معاینه دمای کمتر از ۴۱ درجه دارند.
– ریسک فاکتورهایی (عوامل خطری) که احتمال بیماریهای ناشی از گرما را تشدید میکند شامل عفونت ویروسی، دهیدراتاسیون (کمآبی)، خستگی، چاقی، کمخوابی، ضعف جسمانی و عدم تطابق با محیط است. گرچه عدم تطابق با محیط ریسک فاکتوری برای گرمازدگی است ولی در افرادی که به آب و هوای گرم هم عادت دارند نیز ممکن است با فعالیت بدنی شدید گرمازدگی رخ دهد.
– گرمازدگی فعالیتی ممکن است بهعلت افزایش فعالیت ناشی از داروهایی مثل کوکائین و آمفتامین یا بهعنوان عارضهای از صرع ممتد (Status epilepticus) هم باشد.
گرمازدگی کلاسیک:
– با هیپرترمی (تب شدید)، عدم تعریق و اختلال سیستم حسی عصبی مشخص میشود که بهطور ناگهانی بهدنبال افزایش طولانی مدت دمای محیط (مثل موج گرما) در فرد ایجاد میگردد. دمای بدن بیشتر از ۴۱ درجه تشخیصی است، گرچه گرمازدگی ممکن است در دمای پایینتر بدن هم رخ بدهد.
– شکایات مغزی از تحریکپذیری مختصر تا هذیان، توهم و کما متغیر است.
– عدم تعریق (پوست خشک و گرم) ناشی از عدم فعالیت غدد عرق یک یافتهی تاخیری در گرمازدگی است و ممکن است در هنگام معاینه وجود نداشته باشد.
– سایر علایم مغزی شامل تشنج، اختلال مخچهای و اپیستوتونوس (سفت شدن عضلات پشت).
– بیماران گرمازدگی کلاسیک در ابتدا برونده قلبی بالایی دارند ولی در موارد شدید گرمازدگی دچار کاهش برونده قلبی خواهند شد.
– گرمازدگی کلاسیک بیشترین شیوع را طی دورههای آب و هوای گرم طولانی مدت دارد. این نوع گرمازدگی بیشتر در افرادی دیده میشود که قادر نیستند دمای محیطشان را کنترل و مایعات کافی دریافت کنند مثل شیرخواران (بهدلیل عدم تکامل سیستم کنترل دما)، افراد مسن و افراد مبتلا به بیماریهای مزمن، عملکرد ضعیف قلبی- عروقی و اختلال تعریق (بیماریهای پوستی، مصرف داروهای آنتیکولینرژیک و بیماریهای روانی).
معاینهی فیزیکی
علایم حیاتی:
– دمای بدن: بهطور تیپیک دمای بدن بالای ۴۱ درجه است ولی در صورت وجود تعریق و مکانیسم تبخیر و اقدام به خنک کردن مریض اغلب به کمتر از ۴۱ درجه میرسد.
– نبض: ضربان قلب معمولاً بالای ۱۳۰ ضربه در دقیقه است.
– فشار خون: بیماران معمولاً دارای فشار خون طبیعی و فشار نبض وسیع هستند. با وجود این، کاهش فشار خون شایع و ناشی از عواملی چون انبساط عروق پوستی، گیر افتادن خون در سیستم وریدی و دهیدراتاسیون است. کاهش فشار خون هم ممکن است ناشی از آسیب میوکارد قلب باشد که احتمال کلاپس قلبی- عروقی را تقویت میکند.
علایم مغزی (CNS):
– شکایات ناشی از اختلالات مغزی در بیماران گرمازده عموماً وجود دارد و از تحریکپذیری تا کما متفاوت است.
– بیماران ممکن است با منگی (Delirium)، گیجی (Confusion)، هذیان (Delusion)، تشنج (Convulsion)، توهم (Hallucination)، ناهماهنگی حرکتی (Ataxia)، رعشه (Tremor)، تکلم ناهماهنگ (Dysarthria) و سایر علایم مخچهای بهعلاوهی اختلالات اعصاب مغزی و انقباضات تونیک و دیستونیک عضلات نیز مراجعه کنند.
– بیماران ممکن است با وضعیت دسربره (Decerebrate posturing) یا دکورتیکه (Decorticate posturing) نیز مراجعه کنند.
– کما هم ممکن است ناشی از اختلالات الکترولیتی، هیپوگلیسمی، انسفالوپاتی هپاتیک، انسفالوپاتی اورمیک یا اختلالات حادی مثل خونریزی حاد داخل مغزی ناشی از ضربه یا اختلالات انعقادی باشد.
– ادم و فتق مغزی هم ممکن است در جریان بیماری گرمازدگی رخ بدهد.
چشمها:
– معاینهی چشم ممکن است نیستاگموس یا Oculogyric episodes ناشی از آسیب مخچه را نشان دهد.
– مردمک ممکن است فیکس، گشاد، Pinpoint، یا نرمال باشد.
قلب و عروق:
– استرسهای گرمایی عوارض قلبی شدیدی بهجا میگذارند. بیمارانی که اختلالات قبلی دارند نمیتوانند استرسهای گرمایی را بهمدت طولانی تحمل کنند.
– بیماران عموماً با حالات هیپردینامیک، تاکیکاردی، کاهش مقاومت عروق سیستمیک و ایندکس قلبی بالا مراجعه میکنند.
– وضعیت هیپودینامیکی که با مقاومت عروقی سیستمیک زیاد و ایندکس قلبی کم همراه باشد معمولاً در بیماران دارای بیماری قلبی- عروقی و حجم پایین داخل عروقی دیده میشود.
– وضعیت هیپودینامیک در یک بیمار گرمازده ممکن است علامت کلاپس قلبی- عروقی باشد.
– فشار ورید مرکزی عموماً نرمال تا افزایش یافته است مگر اینکه حجم مایع داخل وریدی شدیداً پایین آمده باشد.
ریه:
– بیماران گرمازده عموماً تاکیپنه و هیپرونتیلاسیون دارند که میتواند ناشی از تحریک مستقیم مغزی، اسیدوز یا هیپوکسی باشد.
– هیپوکسی و سیانوز ممکن است متعاقب یکسری از اتفاقات مثل آتلکتازی، انفارکتوس ریوی، پنومونی آسپیراسیون و ادم ریوی ایجاد شده باشد.
دستگاه گوارش:
– خونریزیهای دستگاه گوارش در بیماران گرمازده بهطور شایع دیده میشود.
کبد:
– بیماران عموماً علایمی از آسیب کبدی مثل زردی و بالا بودن آنزیمهای کبدی نشان میدهند.
– بهندرت نارسایی برقآسای کبدی که همراه با آنسفالوپاتی، هیپوگلیسمی، انعقاد داخل عروقی منتشر (DIC) و خونریزی است، در بیمار گرمازده دیده میشود.
دستگاه عضلانی- اسکلتی:
– درد عضلانی و کرامپ شایع است؛ رابدومیولیز عارضهی شایع گرمازدگی فعالیتی است.
– عضلات بیمار ممکن است سفت یا شل باشند.
کلیه:
– نارسایی حاد کلیه یک عارضهی شایع گرمازدگی است و ممکن است ناشی از هیپوولمی، برونده کم قلبی و میوگلوبینوری (Myoglobinuria) ناشی از رابدومیولیز باشد.
– بیماران ممکن است دچار الیگوری یا تغییر رنگ ادرار بشوند.
علل گرمازدگی
علل گرمازدگی در جدول ۱ آمده است.
تشخیصهای افتراقی
۱٫ Delirium
۲٫ Delirium tremens
۳٫ Diabetic ketoacidosis
۴٫ Encephalopathy, hepatic
۵٫ Encephalopathy, uremic
۶٫ Hyperthyroidism
۷٫ Meningitis
۸٫ Neuroleptic Malignant Syndrome
۹٫ Tetanus
۱۰٫ Toxicity, cocaine
۱۱٫ Toxicity, phencyclidine
۱۲٫ Toxicity, salicylate
۱۳٫ Closed head trauma
۱۴٫ Malignant hyperthermia
۱۵٫ Encephalitis
۱۶٫ Cerebral malaria
۱۷٫ Cerebral hemorrhage
۱۸٫ Amphetamine and cocaine toxicity
۱۹٫ Strychnine poisoning
ارزیابی و یافتههای پاراکلینیکی
۱٫ انجام CBC diff ، کشت ادرار و خون (بررسی و رد تشخیصهای افتراقی عفونی)
۲٫ شمارش پلاکتی و اندازهگیری PT و PTT (بهعنوان پایه و نیز بررسی اختلالات انعقادی)
۳٫ انجام ABG و اندازهگیری PH خون
۴٫ اندازهگیری CPK، الکترولیتها، آنزیمهای کبدی، BUN، Creatinine و گلوکز خون
۵٫ انجام U/A و CXR (در صورت وجود علایم تنفسی)، ECG و مونیتورینگ علایم حیاتی.
اقدامات درمانی
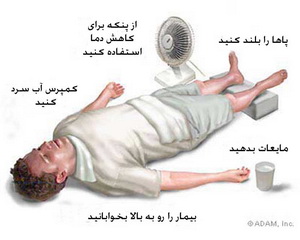 یکی از نکات مهم در این بیماران شروع سریع درمان قبل از استقرار کامل بیماری است، زیرا در غیر اینصورت میزان مرگومیر بالا خواهد بود:
یکی از نکات مهم در این بیماران شروع سریع درمان قبل از استقرار کامل بیماری است، زیرا در غیر اینصورت میزان مرگومیر بالا خواهد بود:
۱٫ بیمار در بیمارستان بستری شود (ترجیجاً در ICU).
۲٫ دو IV Line مناسب، سونده معده (NG Tube) و فولی گذاشته و میزان مایع دریافتی و خروجی ثبت شود.
۳٫ اکسیژناسیون خالص و نسبتاً خنک (۳۲-۱۰ درجه) تجویز شود.
۴٫ در صورت لزوم CPR پایه و پیشرفته اجرا شود.
۵٫ در صورت وجود کما، بهتر است انتوباسیون و درمان کلاسیک مربوطه نیز اجرا شود.
۶٫ تقریباً تمامی بیماران دچار درجات متفاوتی از دهیدراتاسیون هستند. بنابراین به تمامی بیماران باید مایع جبرانی داده شود. در این حالت مایع انتخابی نرمال سالین یا رینگر (در صورت عدم وجود هیپرکالمی یا نارسایی کلیه) است و حداقل باید به میزان ۲-۱ لیتر (ترجیحاً بر اساس مقدار CVP) تجویز شود.
۷٫ مونیتورینگ ECG و کنترل درجهی حرارت مرکزی (از طریق رکتوم) و الکترولیتها بهطور مرتب صورت گیرد.
۸٫ مهمترین خط درمانی، کاهش سریع دمای بدن است. بهترین روش در این مورد، استفاده از تکنیک تبخیر سطحی است. بدین ترتیب که بیمار را لخت میکنیم، روی بدن بیمار آب ۱۵-۲۰ درجه (ترجیحاً بهوسیلهی یک دستگاه اسپری) میریزیم و یک پنکه با سرعت ۳۰-۴۰ متر در ساعت (سرعت متوسط تا شدید) در مقابل بیمار میگذاریم. در این روش سرعت کاهش درجهی حرارت مرکزی بدن ۱۶/۰-۰۶/۰ درجه در دقیقه خواهد بود. پس از رسیدن درجهی حرارت مرکزی بدن (رکتوم) به کمتر از ۳۹ باید عمل خنک کردن را قطع کرد.
۹٫ در صورتی که با روش فوق پاسخ مناسب دیده نشد و نیز در موارد شدید گرمازدگی، میتوان بهطور همزمان از گذاشتن کیسه یخ در کشالههای ران و زیر بغل و گردن و لاواژ معده یا صفاق با استفاده از نرمال سالین سرد (۶-۱۰ درجه) استفاده کرد. ابتدا از کیسه یخ استفاده میشود و بهتر است برای جبران کاهش پرفیوژن ثانویه به وازواسپاسم، موضع را نیز ماساژ داد.
۱۰٫ از آنجا که متعاقب سرد کردن، امکان بروز لرز وجود دارد و این حالت باعث تولید گرمای بیشتر میشود و ممکن است باعث بروز تشنج شود، بنابراین برای پیشگیری یا درمان لرز میتوان از کلرپرومازین (mg/IM or IV ۱۰-۲۵) یا دیازپام (mg/IV ۲-۱۰) استفاده کرد.
۱۱٫ در صورت بروز تشنج، تجویز دیازپام معمولاً موثر خواهد بود.
۱۲٫ برای پیشگیری و کاهش ادم مغزی و بهبود عملکرد کلیهها بهتر است به تمامی بیماران مانیتول تجویز شود (Inj: Manitol 10% or 20%, 12.5-25 gr, IV over 15-20 min). پس از تجویز مانیتول، برحسب میزان ادرار، میتوان بهطور متناوب از فورزماید نیز استفاده کرد.
۱۳٫ در صورت بروز اسیدوز، باید آن را با استفاده از بیکربنات سدیم اصلاح کرد (گاهی تا ۳۰ گرم نیاز میشود).
۱۴٫ در صورت وجود هیپوکالمی، معمولاً با اصلاح دمای بدن و اصلاح آلکالوز تنفسی برطرف میشود. اما اگر هیپوکالمی همراه با اسیدوز متابولیک باشد، نمایانگر افت شدید پتاسیم کل بدن است و با شروع درمان و اصلاح اسیدوز، هیپوکالمی بروز خواهد کرد و در چنین حالاتی باید پتاسیم نیز تجویز شود (برحسب غلظت پتاسیم سرم).
۱۵٫ یکی از شایعترین عوارض گرمازدگی، هیپوتانسیون است که در صورت بروز آن، معمولاً با تجویز نرمال سالین یا محلول رینگر اصلاح میشود. اگر با تجویز مایعات پاسخ مناسب دیده نشد، میتوان از ایزوپروترنول یا دوپامین کمک گرفت.
۱۶٫ اختلالات الکتروکاردیوگرافیک معمولاً وجود دارد (تاکیکاردی دهلیزی یا بطنی، تغییرات قطعهی ST و موج T) و غالباً نیاز به درمان خاصی بهجز اصلاح دمای بدن و اختلالات الکترولیتی ندارد.
۱۷٫ زمانی کلسیم تجویز میشود که هیپوکلسمی همراه با علایم اختلالات CNS یا تنفسی باشد.
۱۸٫ در صورت بروز انعقاد منتشر داخل عروقی (DIC) باید با استفاده از هپارین و در صورت امکان Epsilon aminocaproic acid درمان کرد.
۱۹٫ در صورت بروز نارسایی کبدی، درمانهای کلاسیک مربوطه بهکار بسته شود.
۲۰٫ اگرچه ثابت نشده است، اما تجویز آنتاگونیستهای گیرندههای H2 برای پیشگیری از خونریزی گوارشی بیفایده نخواهد بود.
۲۱٫ در صورت بروز خونریزی گوارشی، درمان مربوطه بهکار بسته شود.
۲۲٫ در صورت بروز نارسایی کلیه، درمان کلاسیک مربوطه بهکار برده شود.
نکات
۱٫ در هر بیمار مبتلا به هیپرترمی شدید (بیش از ۴۱ درجه) بدون در نظر گرفتن علت آن، باید بلافاصله دمای بدن بیمار را با هر وسیلهی ممکن کاهش داد.
۲٫ از آنجا که در اکثر موارد گرمازدگی مرکز تنظیم درجهی حرارت بدن سالم و دستنخورده است، بنابراین تجویز داروهای ضد تب برای کاهش دمای بدن موثر نیست.
۳٫ برای پیشگیری از بروز گرمازدگی توصیه میشود در هوای با رطوبت نسبی و دمای بیش از ۲۸ درجه از انجام فعالیتهای شدید بدنی (مانند مسابقات ورزشی) خودداری شود.
۴٫ در صورتی که ناچار هستید در آب و هوای گرم به دلایلی حضور داشته باشید، فقط آب ننوشید بلکه میوههای فصلی یا آب میوه را فراموش نکنید چون عرق شما سبب از دست دادن املاح میشود ولی آب خالی فاقد اینگونه املاح بهاندازهی کافی است.
۵٫ به ورزشکاران توصیه میشود قبل از انجام مسابقه مقدار ۳۰۰-۵۰۰ میلیلیتر مایع و در طول مدت ورزش پس از طی هر ۲-۳ کیلومتر یا پس از هر ۲۰-۳۰ دقیقه حدود ۱۰۰-۲۰۰ میلیلیتر مایع بخورند. برای این منظور بهترین مایع محلول حاوی ۲/۰ گرم نمک و ۵/۲ گرم گلوکز در ۱۰۰ میلیلیتر است.
۶٫ حداقل زمان لازم برای خو کردن به یک آب و هوای جدید و متفاوت حدود ۲ هفته است.
برای مشاهدهی فهرست منابع لطفاً به وبلاگ دکتر رخشاد مراجعه فرمایید.
دکتر حسن رخشاد
نشانی: رشت، روبهروی بیمارستان رازی، تلفن: ۵۵۲۱۱۴۰
http://www.rokhshad.com/

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
