اهمیت hCG هیپوفیزی در ارزیابی آزمایش hCG در افراد سالم و غیرحامله/ دکتر عادل منتظری
بدست پزشكان گيل • 4 نوامبر 2009 • دسته: علوم آزمايشگاهی و آسیبشناسی (پاتولوژی)٬ کلینیک
 جهان در ذهن انسان نمیگنجد
جهان در ذهن انسان نمیگنجد
ساموئل بکت
از آزمایش hCG برای تشخیص حاملگی، بهعنوان شاخص توموری برای بیماران غیرتروفوبلاستیک و پیش از بهکار بردن روشهای درمانی که احتمال آسیب رساندن به جنین را دارند، استفاده میشود.
با توجه به کاربردهای بالینی فوق، تفسیر نامناسب مقادیر hCG نهتنها باعث سردرگمی پزشک و بیمار بلکه در موارد بسیاری منجر به مداخلهی درمانی نابهجا و زیانآور، نگرانی بیمورد و به تعویق انداختن شروع روشهای درمانی میشود.
یکی از عوامل پیچیده و گیجکننده در تفسیر نتایج آزمایش hCG کشف اتفاقی مقادیر پایین و پایدار آن (Persistent low levels of hCG ) در افراد سالم یا مریض غیرحامله است.
در منابع علمی منظور از مقادیر پایین و پایدار hCG در اکثر اوقات مقادیر hCG پایینتر از ۵۰ IU/L است که با حداقل نوسان بهمدت کمتر از ۶ ماه تا ۶ سال پایدار میماند.
افراد دارای غلظت پایین و پایدار hCG براساس واقعی بودن یا نبودن hCG به دو گروه زیر تقسیم میشوند:
۱- در افراد دارای hCG واقعی، منشاء hCG ترشح آن از غدهی هیپوفیز یا وجود بیماریهای تروفوبلاستیک نهفته یا Quiescent gestational trophoblastic disease (QGTD) است.
۲- اما در گروه دوم hCG غیرواقعی است که مثبت کاذب (False positive hCG) یا «خیالی» (Phantom hCG ) خوانده میشود.
افزایش hCG به مقدار اندک و پایدار به علل فوق، هیچگونه پاسخی به درمان نمیدهد ولی باعث سوءتعبیر در آزمایش hCG و بهنوبهی خود منجر به درمان غیرضروری میشود.
اخیراً نتایج تحقیقات USA hCG Reference Service به نشانی اینترنتی www.hCGlab.com روی ۱۷۰ نفر از افراد فوق گزارش شده است. در افراد بررسی شده در این تحقیق ۱۳ نفر دچار بدخیمی بودند و در ۱۵۷ نفر بقیه، علت ایجاد hCG با غلظت پایین و پایدار، hCG هپیوفیزی و عوامل نامبردهی دیگر گزارش شده است.
از نکات جالب توجه این تحقیق اینکه ۱۲۰ نفر از این افراد پیش از معرفی به مرکز فوق مورد معالجه قرار گرفتهاند که از میان آنها حدود ۱۰۷ نفر بدون اینکه نیاز به درمان داشته باشند، سهواً در اثر تفسیر نادرست، مورد شیمیدرمانی و جراحی غیرضروری قرار گرفتهاند که در نتیجه درمان هیچگونه تغییر معنیداری در میزان hCG در آنها ایجاد نشده است.
در این مقاله hCG هیپوفیزی بهعنوان یکی از عوامل ایجاد hCG با غلظت پایین و پایدار در افراد سالم و غیرحامله مورد بررسی قرار میگیرد و چگونگی برخورد با آن بیان میشود.
hCG هیپوفیزی
hCG هیپوفیزی اولین بار در سال ۱۹۷۶ میلادی توسط Chen کشف و گزارش شد. پس از آن در سال ۱۹۸۳ میلادی Hartree و همکاران تولید hCG در هیپوفیز و بهطور مشخص توسط سلولهای گونادوتروپ را تایید کردند.
در سال ۱۹۸۷ میلادی Griffin و Odel دریافتند که تولید hCG هیپوفیزی همانند FSH و LH بهشکل ضربانی (Pulsatile) است.
در همان سال Stenman و همکاران نشان دادند که تولید hCG هیپوفیزی مانند FSH و LH بهوسیلهی Gonadotropin Releasing Hormone (GnRH) و استروئیدهای جنسی یعنی پروژسترون و استروژن تنظیم میشود.
در سال ۱۹۹۶ میلادی بهدنبال تخلیص موفقیتآمیز آن، Birken و همکاران نشان دادند که hCG هیپوفیزی به علت وجود زنجیرهی جانبی قندی N-linked در ساختمان مولکولی خود شباهت بیشتری به LH نسبت به hCG دارد که بر این اساس عبارت hCG Like molecule به عنوان معادل hCG هیپوفیزی بهکار رفت.
چگونگی تولید hCG هیپوفیزی
اما ماهیت و منشاء hCG در سرم یا پلاسمای افراد سالم و غیرحامله چیست و چرا با نزدیک شدن به دوران یائسگی و پس از آن غلظت این هورمون افزایش مییابد؟
علت اصلی تولید hCG هیپوفیزی ناشناخته است ولی مکانیسم احتمالی آن در تصویر ۱ بیان شده است. برای توضیح این وضعیت، مروری بر فیزیولوژی محور هیپیوفیزی– گنادی ضروری است.
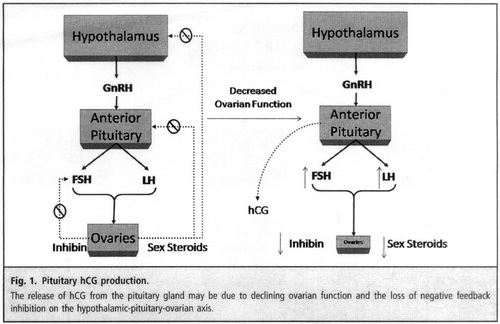 سلولهای گونادوتروپ هیپوفیز تحت کنترل GnRH، هورمونهای LH و FSH را میسازند. با نزدیک شدن به زمان یائسگی (Perimenopause) و یائسگی (Menopause) با تحلیل رفتن تخمدان، تولید استروئیدهای جنسی کاهش مییابد و در نتیجه کنترل فیدبکی پروژسترون و استروژن روی هورمون GnRH کم میشود. در ادامه با افزایش تولید GnRH، این هورمون با تحریک مداوم روی سلولهای گونادوتروپ باعث افزایش تولید هورمونهای LH و FSH میشود. در چنین وضعیتی که هیپوفیز در حالت افزایش ترشح قرار دارد، تولید مولکول شبیه به hCG امکانپذیر میشود.
سلولهای گونادوتروپ هیپوفیز تحت کنترل GnRH، هورمونهای LH و FSH را میسازند. با نزدیک شدن به زمان یائسگی (Perimenopause) و یائسگی (Menopause) با تحلیل رفتن تخمدان، تولید استروئیدهای جنسی کاهش مییابد و در نتیجه کنترل فیدبکی پروژسترون و استروژن روی هورمون GnRH کم میشود. در ادامه با افزایش تولید GnRH، این هورمون با تحریک مداوم روی سلولهای گونادوتروپ باعث افزایش تولید هورمونهای LH و FSH میشود. در چنین وضعیتی که هیپوفیز در حالت افزایش ترشح قرار دارد، تولید مولکول شبیه به hCG امکانپذیر میشود.
نقش hCG هیپوفیزی در تعیین Cut off برای تشخیص حاملگی
اگرچه از سالیان گذشته مقدار hCG بیشتر از ۵ IU/L بهطور گستردهای بهعنوان off Cut برای تشخیص حاملگی بهکار رفته، ولی شواهد تایید کنندهی آن بر مبنای بررسی تعداد اندکی از افراد غیرحامله بوده است. اخیراً در یک بررسی جدید برای اولین بار حدود ۲۴۰ نفر از افراد سالم و غیرحامله در محدودهی سنی ۴۰-۱۸ سال مورد مطالعه قرار گرفتند. ۵/۹۷٪ این افراد دارای hCG با مقدار مساوی یا کمتر از ۲/۵ IU/L بودند و تنها یک نفر دارای hCG به مقدار ۴/۶ IU/L بود. بر این اساس در سرم افراد سالم و غیرحامله در سنین باروری (۴۰-۱۸ سالگی) بهطور زمینهای (background) و طبیعی hCG با منشاء هیپوفیزی به مقدار کمتر از ۵ IU/L وجود دارد، بهطوری که برای تشخیص قطعی حاملگی و جلوگیری از موارد مثبت کاذب، تعیین مقدار بیشتر از ۵ IU/L بهعنوان مرز تشخیص برای حاملگی ضروری است.
افزایش غلظت hCG در سنین نزدیک به یائسگی و پس از آن
آزمایش hCG با نتیجهی مثبت در افراد یائسه، علیرغم راهنمایی قابل دسترس در ادبیات پزشکی موجب چالش تشخیصی میشود. بهعنوان مثال، ظن وجود سرطان در این افراد منجر به انجام تستهای تشخیصی گرانقیمت، تاخیر در درمان ضروری و حتی شروع درمانهای توکسیک ضدسرطانی میشود.
شواهد نشان میدهد که اگرچه مقدار hCG در دوران نزدیک به یائسگی و پس از آن تا حد زیادی ثابت میباشد ولی غلظت hCG با بالا رفتن سن افزایش مییابد. در دوران نزدیک به یائسگی (Perimenopause) که زمان شروع جنبههای اندوکرینی، بیولوژیکی و بالینی یائسگی است و دورهی انتقالی بین دو مرحلهی پیش و پس از یائسگی بهشمار میرود، ارتباط معنیداری بین افزایش مقدار hCG و بالا رفتن سن دیده میشود.
در بررسیهای زیادی نشان داده شده است در بعضی افراد که در دورهی زمانی نزدیک به یائسگی یا یائسگی هستند، غلظت hCG بیشتر از ۵ IU/L دور از انتظار نیست و غیرطبیعی قلمداد نمیشود.
در یک مطالعه که در آن حدود ۲۴۰ نفر از افراد Perimenopause (55-41 سال) و Postmenopause (بیشتر از ۵۵ سال) مورد بررسی قرار گرفتند، بالاترین مقدار غظلت hCG در افراد گروه اول ۸ IU/L و در افراد دوم به مقدار ۱۴ IU/L گزارش شد. ۵/۹۷٪ افراد مورد مطالعه در گروه اول دارای مقدار hCG برابر یا کمتر از ۴/۸ IU/L و در گروه دوم دارای hCG برابر یا کمتر از ۷/۷ IU/L بودند.
افزایش غلظت hCG در افراد Perimenopause به علل زیر چالشبرانگیز است:
۱- وضعیت یائسگی آنان در بیشتر موارد برای پزشک و بیمار قطعی نیست.
۲- از لحاظ هورمونی میتوانند در وضعیت پیش یا پس از یائسگی یا حالتی بینابینی باشند.
۳- امکان حاملگی در آنان وجود دارد.
در برخورد با این افراد از یک طرف باید حامله بودن یا نبودن آنان بررسی شود و از طرف دیگر منشاء هورمون hCG معلوم گردد.
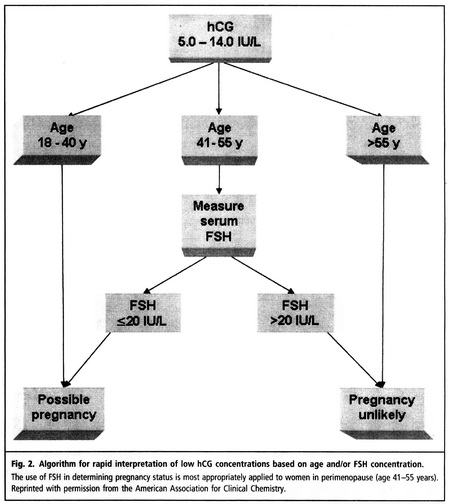
طبق الگوریتم زیر (تصویر ۲) برای بررسی این افراد از نظر حامله بودن یا نبودن، از سنجش هورمون FSH استفاده میشود بدین ترتیب که در افراد دارای محدودهی سنی ۵۵-۴۱ سال با غلظت hCG بین ۵-۱۴ IU/L، وقتی که غلظت هورمون FSH بیشتر از ۲۰ IU/L باشد، حاملگی رد میشود. (مقدار FSH مورد استناد وابسته به روش است.)
 همانطور که گفته شد، منشاء hCG هم در این افراد دارای اهمیت بالینی است زیرا علاوه بر hCG هیپوفیزی، عوامل دیگری مانند سرطانهای غیرتروفوبلاستیک یا Germ cell میتوانند باعث افزایش غلظت hCG در حد مقادیر اندک و پایدار شوند. برای پیبردن به منشاء hCG که آیا هیپوفیزی است یا نه، میتوان فرد مورد نظر را تحت درمان هورمونی با استروژن و پروژسترون قرار داد که اگر هیپوفیز منشاء تولید hCG باشد، مقدار hCG پس از درمان ۲ تا ۳ هفتهای سرکوب میشود.
همانطور که گفته شد، منشاء hCG هم در این افراد دارای اهمیت بالینی است زیرا علاوه بر hCG هیپوفیزی، عوامل دیگری مانند سرطانهای غیرتروفوبلاستیک یا Germ cell میتوانند باعث افزایش غلظت hCG در حد مقادیر اندک و پایدار شوند. برای پیبردن به منشاء hCG که آیا هیپوفیزی است یا نه، میتوان فرد مورد نظر را تحت درمان هورمونی با استروژن و پروژسترون قرار داد که اگر هیپوفیز منشاء تولید hCG باشد، مقدار hCG پس از درمان ۲ تا ۳ هفتهای سرکوب میشود.
عوامل دیگر ایجاد hCG با مقادیر اندک و پایدار
– جواب مثبت کاذب hCG
در این موارد غلظت hCG در سرم و نه در ادرار، میتواند بین ۱۲-۶۰۷ IU/L باشد و حتی مقدار بالاتر از ۹۰۰ IU/L نیز گزارش شده است. مقادیر فوق با نوسان ملایم میتواند بیشتر از سه سال دوام داشته باشد و علت آن میتواند ناشی از دخالت آنتیبادیهای هتروفیل و Human antimouse antibody در روشهای مورد استفاده در اندازهگیری hCG باشد. از علل دیگر میتوان سپتیسمی باکتریایی، علل شغلی (در خانمهایی که با موش سروکار دارند)، هتروژن بودن مولکول hCG و وجود روشهای مختلف سنجش hCG را نام برد.
برای Management جواب مثبت کاذب از روشهای زیر استفاده میشود:
۱- وجود hCG در سرم در برابر عدم وجود hCG در ادرار
۲- استفاده از یک Hetrophile antibody blocking agent که باعث کاهش تیتر میشود.
۳- جواب مثبت کاذب در سرم با انجام رقتهای مختلف، نتایج غیرخطی دارد.
– Quiescent Gestational Trophoblastic Disease (QGTD)
اینها بیمارانی هستند که سابقهی GTD همراه با مقادیر hCG پایین و مزمن دارند ولی فاقد شواهد رادیولوژیک GTD هستند یا Hyperglycosylated hCC (HhCG) در اینها تنها ۵/۱ تا ۱/۲٪ از hCG کل را تشکیل میدهد.
از نظر احتمال وجود QGTD که بهعنوان حالت پیشسرطانی (Pre-malignant) برای بیماریهای GTD تلقی میشود، گزارش مقادیر hCG پایین و پایدار بهعنوان یک وضعیت اورژانس تلقی میشود.
وجود بیماران دارای QGTD مورد توافق همگان نیست.
– هیپوگنادیسم
اخیراً گزارشهای غیرسیستماتیکی مبنی بر افزایش غلظت hCG به مقدار ۰/۵-۴/۵ IU/L پس از قطع تستوسترون در افراد هیپوگنادال که برای سرطان بیضه تحت درمان قرار دارند، گزارش شده است. هیپوگنادیسم ناشی از شیمیدرمانی شدید نیز همراه با افزایش ترشح hCG است.
– تخمدانبرداری بهوسیلهی جراحی
در افراد فوق افزایش hCG بهمقدار کموبیش دیده میشود.
– بیماران مزمن کلیوی
در برخی از این بیماران افزایش hCG گزارش شده است.
دکتر عادل منتظری
دکترای علوم آزمایشگاهی
نشانی: رشت، چمارسرا، روبهروی دبستان حجتی، تلفن: ۵۵۵۹۹۶۸

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
