سندروم ورید اجوف فوقانی/ دکتر حمید سعیدی ساعدی
بدست پزشكان گيل • 16 مارس 2010 • دسته: پرتودرمانی (راديوتراپی)٬ جراحی عروق٬ کلینیکسندروم ورید اجوف فوقانی (Superior Vena Cava Syndrome یا سندروم SVC) تظاهر بالینی انسداد جریان خون این ورید است. علایم و نشانههای این وضعیت ممکن است بهسرعت یا بهتدریج و کند پدید آیند که این امر زمانی است که رگ درگیر، بر اثر پروسههایی که در مدیاستن فوقانی پدید میآیند، دچار کمپرس، تهاجم یا ترومبوز گردد. اولین مورد توصیف شدهی انسداد SVC در سال ۱۷۵۷ و در بیماری مبتلا به آنوریسم آئورت ناشی از سیفیلیس گزارش شد. در بررسیای که Schechter در سال ۱۹۵۴ روی ۲۷۴ بیمار مبتلا به سندروم SVC انجام داد، علل ۴۰% موارد، آنوریسم سیفیلیسی و مدیاستینیت توبرکولوزی بود که امروزه این عناوین تا حد زیادی از بین رفته و بدخیمیها شایعترین عامل فرآیند زمینهای در بیماران سندروم SVC است. اخیراً ترومبوز ورید SVC بر اثر وسایل داخل عروقی مانند کاتترها و پیسمیکرها نیز بهعنوان علت سندروم SVC مطرح شده است.
آناتومی و پاتوفیزیولوژی
SVC رگ بزرگی است که خون وریدی را از نواحی سر و گردن، اندام فوقانی و توراکس فوقانی تخلیه میکند. این رگ در مدیاستن میانی قرار دارد و توسط ساختارهای نسبتاً محکمی مانند استرنوم، تراشه، برونش راست، آئورت، شریان ریوی و غدد لنفاوی پریهیلار و پاراتراکئال احاطه شده است. SVC از محل اتصال وریدهای بینام (Innominate) چپ و راست به دهلیز راست پدید آمده و ۶ تا cm8 طول دارد. cm2 دیستال SVC داخل ساک پریکارد قرار دارد. ورید آزیگوس به خلف SVC وارد میشود. پهنای SVC بین ۵/۱ تا cm2 است و بهعلت دیوارهی نازکی که دارد، میتواند بهراحتی توسط هر فرآیند اشغالکنندهی فضا (Space-occupying) تحت تاثیر قرار گیرد. SVC توسط زنجیرهای از غدد لنفاوی دربر گرفته شده که تخلیهکنندهی لنف تمامی ساختارهایی است که در حفرهی توراسیک راست و قسمت تحتانی توراکس چپ قرار دارند. ورید آزیگوس آگزیلاری نیز ممکن است بر اثر بزرگ شدن غدد لنفاوی پاراتراکئال تهدید شود. سایر ساختارهای حیاتی مدیاستن مانند برونکوس اصلی، مری و نخاع نیز ممکن است طی همان فرآیندی که منجر به انسداد SVC شده، تحت تاثیر واقع شوند.
وقتی که SVC بهطور کامل یا نسبی بسته شد، ممکن است سیرکولاسیونهای کولترال وریدی وسیعی پدید آیند. سیستم وریدی آزیگوس، مهمترین مسیر جایگزین است. سایر سیستمهای جانبی عبارتاند از وریدهای پستانی داخلی (Internal mammary vein)، لترال توراسیک (Lateral thoracic vein)، پارااسپاینوس (Paraspinous vein) و شبکهی وریدی مری (Esophageal venous network). وریدهای زیرجلدی نیز مسیر مهمی هستند و متورم شدن این وریدها در توراکس و گردن، یافتههای بالینی تیپیک سندروم SVC است (تصویر ۱).
علیرغم پیدایش مسیرهای جایگزین، در صورت بسته شدن SVC، فشار وریدی در اندام فوقانی افزایش مییابد. در موارد شدید سندروم SVC، فشار وریدی ممکن است به ۲۰۰ تا cmH2O500 نیز برسد.
علت و روند سندروم SVC
بروز سندروم SVC معمولاً موذیانه است و نهایتاً بهصورت علایم و نشانههای مشخص ظاهر میشود. تنگی نفس شایعترین علامت بیماری است و در ۶۳% بیماران مشاهده میگردد. احساس پری (Fullness) در سر و تورم صورت نیز در ۵۰% بیماران گزارش شده است. سایر نشانهها عبارتاند از سرفه (۲۴%)، تورم بازو (۱۸%)، درد قفسهی سینه (۱۵%) و دیسفاژی (۹%). یافتههای بالینی مشخص عبارتاند از تورم وریدهای گردن (۶۶%)، قفسهی سینه (۵۴%)، ادم صورت (۴۶%) و سیانوز (۱۹%). بیماریهای بدخیم شایعترین علت سندروم SVC را به خود اختصاص میدهند. از طرف دیگر امروزه افزایش استفاده از وسایل داخل عروقی باعث افزایش فزایندهی بیماران مبتلا به سندروم SVC، بدون عامل سرطان زمینهای شده، که این امر ناشی از ترومبوز SVC است. ۶% بیماران مبتلا به سرطان ریهی سلول کوچک (SCLC) و ۱% بیماران مبتلا به سرطان ریهی غیرسلول کوچک (Non-SCLC) دچار سندروم SVC میگردند. ۸۰% تومورهای ریه که ایجاد سندروم SVC میکنند، از ریهی راست پدید میآیند. ۲ تا ۴% مبتلایان به لنفوم نیز در خطر ابتلا به سندروم SVC قرار دارند که اغلب از نوع Diffuse large cell یا لنفوم لنفوبلاستیک هستند. لنفوم هوچکین با وجود آنکه در بسیاری از موارد مدیاستن را درگیر میسازد، ولی بهندرت سبب سندروم SVC میشود. سایر بدخیمیهای مدیاستینال اولیهای که سبب سندروم SVC میگردند عبارتاند از تیموم و تومورهای سلولهای زاینده (ژرم سل). سرطان پستان شایعترین بیماری متاستاتیکی است که سبب سندروم SVC میشود.
در سالهای اخیر، علل غیربدخیم نیز بهعنوان عامل پیدایش سندروم SVC مشاهده شدهاند و در مجموع ۴۰% بیماران با سندروم SVC، علل غیربدخیم دارند. کاتترهای ورید مرکزی، پیس میکر و شانتهای پریتونئوونوس جزو عوامل غیربدخیم پیدایش سندروم SVC هستند. انسداد SVC در گروه سنی کودکان نادر است و عمدتاً ثانویه به جراحیهای کاردیوواسکولار برای بیماریهای مادرزادی قلبی و شانتگذاری است.
تشخیص
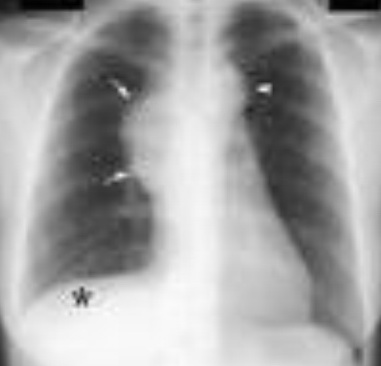
مدتها سندروم SVC بهعنوان یک فوریت و اورژانس پزشکی بالقوه تهدیدکنندهی حیات در نظر گرفته میشد و معمولاً اجرای فوری رادیوتراپی با دوزهای بالا، حتی پیش از آنکه تشخیص هیستولوژیک ضایعهی اولیه تایید شود، بهاجرا درمیآمد و از انجام فرآیندهای تشخیصی مانند برونکوسکوپی، مدیاستینوسکوپی، توراکوتومی یا بیوپسی غدد لنفاوی سوپراکلاویکولار اغلب- بهعلت آنکه تصور میشد برای بیمار مبتلا به سندروم SVC خطرناک است- اجتناب میشد. بههرحال، اجرای بیخطر این اقدامات تشخیصی در بیماران مبتلا به سندروم SVC بهمیزان عمدهای بهبود یافته و این امر درمان هدفمند و مدرن سندروم SVC را براساس نوع بیماری زمینهای مقدور ساخته است. امروزه رادیوتراپی اورژانس، پیش از انجام بیوپسی از ضایعه، کمتر مورد استفاده قرار میگیرد. شناسایی بالینی سندروم SVC ساده است چرا که علایم و نشانههای آن تیپیک بوده و غیرقابل اشتباه است. در گرافی قفسهی سینه، در بسیاری از بیماران، تودهای مشاهده میشود. شایعترین ناهنجاریهای رادیوگرافیکی عبارتاند از پهنشدگی (Widening) مدیاستن و پلورال افیوژن (تصویر ۲).
CT اسکن اطلاعات ساختاری بهتری را از SVC فراهم میآورد و وضعیت سایر ساختارهای حیاتی مانند برونش و کورد را نیز مشخص میکند. CT فلبوگرافی اطلاعات تصویری عالی از نظر محل و وسعت انسداد و وضعیت کولترالها فراهم میآورد. FDG-PET نیز در بیماران مبتلا به سندروم SVC مفید است، چرا که ممکن است طراحی فیلد رادیوتراپی در لنفوم یا سرطان ریه را تحت تاثیر قرار دهد. پروسههای تشخیصی در مطالعات مختلف متفاوتاند. سیتولوژی خلط تشخیص را در تقریباً نیمی از بیماران تایید میکند و صحت تشخیصی این روش، تقریباً معادل نمونهگیری از بافت در بیماران مبتلا به SCLC است. برونکوسکوپی نیز در اغلب موارد SCLC به تایید تشخیص کمک میکند. پلورال افیوژن در مبتلایان به سندروم SVC شایع بوده و اغلب اگزوداتیو است. اجرای توراکوسنتز تشخیص بدخیمی را در ۷۱% بیماران تایید میکند. بیوپسی غدد لنفاوی بزرگشدهی سوپراکلاویکولار نیز به تشخیص کمک میکند. SCLC و NHL اغلب مغز استخوان را درگیر میکنند و بیوپسی مغز استخوان در این بیماران تشخیص بیماری و مرحلهی (Stage) آن را تعیین میکند. مدیاستینوسکوپی در تایید تشخیص از صحت بالایی برخوردار است و عوارضی کمتر از ۵% در پی دارد.
بیوپسی ترانستوراسیک و پرکوتانئوس با راهنمایی CT نیز روش جایگزین موثر و بیخطری برای بیوپسی باز یا مدیاستینوسکوپی است و نهایتاً اگر تمام روشهای تشخیصی با شکست مواجه شدند، از بیوپسی توراکوسکوپیک یا توراکوتومی استفاده میشود.
کلیات درمان
هدف از درمان سندروم SVC، رفع علایم و علاج فرآیند بدخیم اولیه است. SCLC، NHL و تومورهای سلولهای زاینده در مجموع بیش از نیمی از علل بدخیم سندروم SVC را تشکیل میدهند. این بیماریها حتی در حضور سندروم SVC نیز بالقوه درمانپذیر هستند. درمان سندروم SVC باید براساس هیستولوژی بیماری و مرحلهی فرآیند اولیه انتخاب گردد. پیشآگهی بیماران با سندروم SVC نیز قویاً با پیشآگهی بیماری زمینهای ارتباط دارد. وقتی که هدف درمان تنها تسکین سندروم SVC است، یا زمانی که درمان اورژانس انسداد وریدی مورد نیاز است، باز کردن مستقیم انسداد باید مدنظر واقع گردد. تکنیکهای جدیدتر استنتگذاری داخل عروقی و آنژیوپلاستی همراه با ترومبولیز، پیش از آنکه درمان اختصاصیتر سرطان بهاجرا درآید، باعث رفع علایم خواهد شد.
سرطان ریهی سلول کوچک (SCLC)
شیمیدرمانی بهتنهایی یا همراه با رادیوتراپی قفسهی سینه، درمان استاندارد SCLC است. شیمیدرمانی و رادیوتراپی، بهعنوان درمان اولیه، بهسرعت سبب بهبود علایم سندروم SVC میشود و میزان پاسخی در حدود ۹۴% دارد. رفع علایم سندروم SVC طی ۷ تا ۱۰ روز پس از شروع درمان رخ میدهد. وقتی شیمیدرمانی تجویز میشود، از تزریق در وریدهای دست باید اجتناب شود. وریدهای اندام تحتانی، نواحی وریدی در دسترس جایگزین در این شرایط هستند.
سرطان ریهی غیرسلول کوچک (Non-SCLC)
شیمیدرمانی در ۵۹% بیماران و رادیوتراپی در ۶۳% موارد، علایم سندروم SVC ناشی از Non-SCLC را رفع میکند. با اینحال، در تقریباً ۲۰% بیماران انسداد عود میکند. متوسط بقا در بیماران با Non-SCLC و سندروم SVC 6 ماه است.
لنفوم غیرهوچکین (NHL)
سندروم SVC ناشی از لنفوم بهندرت یک اورژانس پزشکی است که پیش از آنکه تشخیص هیستولوژیک ضایعه تایید گردد، نیازمند درمان باشد. انتخاب درمان باید براساس تشخیص هیستولوژیک و در صورت امکان بررسی (Work up) مرحلهبندی کامل پیش از شروع درمان، صورت پذیرد. در مجموع قدم اول درمان، شیمیدرمانی با رژیم درمانی مناسب است و رادیوتراپی برای بیماران با لنفوم Diffuse large cell و تودهی مدیاستینال بیش از cm10 در نظر گرفته میشود.
علل غیربدخیم
بیماران با سندروم SVC با علت غیربدخیم، بهطور عمدهای از بیماران با بیماری بدخیم متفاوتاند. اگر علت پیدایش سندروم SVC، غیربدخیم باشد، بیمار اغلب بهمدت طولانیتری پیش از آنکه به مراقبتهای پزشکی نیاز یابد، علامتدار است و در مجموع بقای بهتری دارد.
انسداد ایجاد شده ناشی از کاتتر
در سندروم SVC ایجاد شده ناشی از کاتتر، مکانیسم انسداد معمولاً ترومبوز است. استرپتوکیناز، اوروکیناز و فعالکنندهی پلاسمینوژن بافتی نوترکیب (Recombinant tissue-type plasminogen activator) باعث ترومبولیز میشود. هپارین و ضدانعقادهای خوراکی نیز ممکن است وسعت ترومبوز را کاهش دهند و از پیشرفت آن جلوگیری کنند. راه درمانی دیگر برداشتن و تعویض کاتتر است.
رادیوتراپی
در بیماران با سندروم SVC ناشی از Non-SCLC، رادیوتراپی بهعنوان درمان اولیه مورد استفاده قرار میگیرد. احتمال رفع علایم بالاست ولی پیشآگهی کلی این بیماران بد است. از رادیوتراپی میتوان در شرایطی که تایید تشخیص در بیمار امکانپذیر نیست یا وضعیت بالینی بیمار در حال بدتر شدن است نیز استفاده کرد. طی ۲ هفته پس از شروع درمان، علایم بیمار بهتر میشود.
آنژیوپلاستی و استنتگذاری اندوواسکولار
آنژیوپلاستی ترانسلومینال پرکوتانئوس با استفاده از بالون، قرار دادن استنتهای اتساعپذیر (Expandable) یا هر دو، نیز بهطور موفقیتآمیزی برای باز کردن و حفظ بازماندگی انسداد SVC ناشی از علل بدخیم و خوشخیم مورد استفاده قرار میگیرد.
جراحی
تجارب انجام موفقیتآمیز گرافت بایپس مستقیم برای انسداد SVC محدود است و توصیه میشود که از گرافتهای اتولوگ با سایز تقریبی SVC استفاده گردد. در مجموع در شرایطی که سندروم SVC بر اثر علل بدخیم پدید آمده باشد، اقدام به جراحی باید تنها پس از آنکه سایر مانورهای درمانی مانند رادیوتراپی، شیمیدرمانی و استنتگذاری امکان اجرا نداشته باشند، مدنظر واقع گردد.
درمان ترومبولیتیک
ترومبولیز مهمترین جزء درمان داخل عروقی است. تجارب موفقیتآمیزی با اجرای درمان ترومبولیتیک در درمان سندروم SVC ناشی از کاتتر پدید آمده و امروزه این عوامل بهعنوان پایهی اصلی درمان در این شرایط توصیه میگردند.
اقدامات کلی
استراحت کامل در بستر (Complete bed rest) در وضعیت نیمهنشسته (Semisitting) و تجویز اکسیژن باعث کاهش برونده قلبی (Cardiac output) و فشار وریدی میشود. درمان دیورتیک و رژیم کمنمک ادم را کاهش میدهد و ممکن است اثر تسکینی فوری پدید آورد ولی ریسک ترومبوز بر اثر دهیدراتاسیون را نیز نباید فراموش کرد. اغلب از استروئید نیز استفاده میشود ولی کارایی این درمان هنوز کاملاً ارزیابی نشده است. گلوکوکورتیکوئیدها ممکن است روند انسداد را با کاهش پاسخ التهابی ناشی از تومور یا رادیاسیون کاهش دهند. در سندروم SVC ناشی از کاتترها، درمان ترومبولیتیک با اروکیناز، استرپتوکیناز و فعالکنندهی پلاسمینوژن بافتی نوترکیب موثر است.
دستورات کلی
در بیماران مبتلا به سندروم SVC بدون یک عامل روشن و واضح، اقدام تشخیصی مناسب باید پیش از آنکه هر گونه درمان انکولوژی اجرا شود، مدنظر قرار گیرد. باید ۳ نمونه خلط با سرفهی عمیق تحت آنالیز سیتولوژیک قرار گیرد. سیتولوژی مثبت به تایید تشخیص SCLC کمک میکند. در صورت وجود پلورال افیوژن، باید توراکوسنتز اجرا شود و از نظر وجود سلول بدخیم تحت ارزیابی قرار گیرد. باید غدد لنفاوی بزرگشدهی سوپراکلاویکولار بیوپسی شوند. نهایتاً میتوان از برونکوسکوپی برای تایید تشخیص استفاده کرد و اگر این اقدامات نیز به تشخیص منجر نشوند، بیوپسی ترانستوراسیک پرکوتانئوس با راهنمایی CT بسیار موثر است.
طی روند تشخیص بیمار از استراحت در بستر و در وضعیت نیمهنشسته و نیز تجویز اکسیژن سود میبرد. بعضی پزشکان توصیه به مصرف دیورتیک وکورتیکواستروئید (۶ تا mg10 دگزامتازون خوراکی یا داخل وریدی هر ۶ ساعت) برای تسکین علایم میکنند. داروهای ضدانعقادی اثر اثباتشدهای در این شرایط ندارند.
پس از تایید تشخیص، درمان براساس آن بهاجرا درمیآید. شیمیدرمانی ترکیبی، درمان انتخابی SCLC و NHL است. در این شرایط، رادیوتراپی ضایعه و غدد لنفاوی مجاور، میزان کنترل موضعی را پس از پاسخ اولیه به شیمیدرمانی افزایش میدهد. سندروم SVC ناشی از Non-SCLC با رادیوتراپی یا قرار دادن استنت داخل عروقی یا هر دو قابل درمان است.
Ref: Cancer Principles & Practice of Oncology, 8th edition, De Vita 2008
دکتر حمید سعیدی ساعدی
متخصص رادیوتراپی- انکولوژی
عضو هیات علمی دانشگاه علوم پزشکی گیلان
نشانی: رشت، بیمارستان رازی، تلفن: ۵۵۵۰۰۲۸ (داخلی ۲۳۹)
Email: hamidsaedi53@yahoo.com

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل

باسلام وعرض خسته نباشید علی کریمی هستم ۲۸ ساله حدود ۳ سال است در حین فوتبال بازی مچ بای چبم متورم می شود به دکتر مراجع کردم دکت ظفر قندی تشخیصdvtداده است جوراب siq varis استفاده میکنم بهتر شده ام اما درمان نشده ام خواهشمند است مرا راهنمایی فرمایید
با سلام. بیماری DVT اندام تحتانی به علل زیر که شامل، آسیب عروق(trauma)، افزایش انعقاد پذیری(hyper coagulopathy)، و تجمع(stasis) خون در عروق اندام تحتانی پدید آمده وبا svc syndrom که ماهیت و زمینه پیدایش متفاوتی دارد، کاملا فرق می کند. بهترین پزشکانی که میتوانند دراین راستا به شما کمک کنند، پزشکان جراح عروق می باشند. با کمال تشکر