ارزیابی و درمان سوءهاضمهی غیرزخمی (Non-ulcer)/ سوءهاضمه (۱)/ ترجمه: دکتر انسیه ابراهیمنژاد
بدست پزشكان گيل • 16 مارس 2012 • دسته: داخلی٬ کلینیک٬ گوارشوقتی هیچ عامل عضوی برای سوءهاضمه (دیسپپسی) یافت نشود، آن را کارکردی (Functional) یا با علت ناشناخته (ایدیوپاتیک) در نظر میگیرند. سوءهاضمهی غیرزخمی (Non-ulcer) میتواند سبب علایم (Symptoms) مختلفی از جمله درد شکمی، نفخ، تهوع و استفراغ شود. بسیاری از بیماران با سوءهاضمهی غیرزخمی شکایات جسمی متعدد و همچنین علایمی از اضطراب و افسردگی دارند.
در بیمارانی که ریسک فاکتورهای جدی مثل اختلال بلع (دیسفاژی)، استفراغ طول کشیده، بیاشتهایی، ملنا، آنمی یا تودهی قابل لمس ندارند، آزمایشهای تشخیصی گسترده توصیه نمیشود، ولی اگر این ریسک فاکتورها وجود داشته باشد، باید برای رد عللی چون برگشت (ریفلاکس) محتویات معده به مری (Gastroesophageal reflux disease: GERD)، زخم معده و دوازدهه و سرطان معده آندوسکوپی انجام شود. در بیماران بدون ریسک فاکتور باید تمرکز بر درمان تجربی با داروهای موثر بر حرکات دستگاه گوارش از قبیل متوکلوپرامید، سرکوبکنندههای ترشح اسید (آنتاگونیستهای رسپتور H2) و عوامل ضد میکروبی موثر بر عفونت هلیکوباکتر پیلوری (H. Pylori) باشد.
در مورد درمان بیمارانی که عفونت هلیکوباکتر و سوءهاضمهی غیرزخمی (و نه زخم پپتیک) دارند، اختلاف نظر وجود دارد و فقط در مواردی که وجود پاتوژن قطعاً تشخیص داده شود، درمان صورت میگیرد. در بیمارانی که همزمان اضطراب یا افسردگی دارند، باید داروهای روانپزشکی نیز مصرف شود. درمان سوءهاضمهی غیرزخمی ممکن است چالشانگیز باشد زیرا باید بین راهکارهای درمان دارویی با درمان بیماریهای روانپزشکی یا کارکردی تعادل ایجاد شود.
پزشکان خانواده با بیماران دچار سوءهاضمه زیاد برخورد میکنند. عامل عضوی مثل زخم دوازدهه فقط در حدود ۴۰ درصد از این بیماران یافت میشود. بنابراین در ۶۰ درصد از بیماران علت سوءهاضمه، کارکردی یا ایدیوپاتیک در نظر گرفته میشود (جدول ۱). 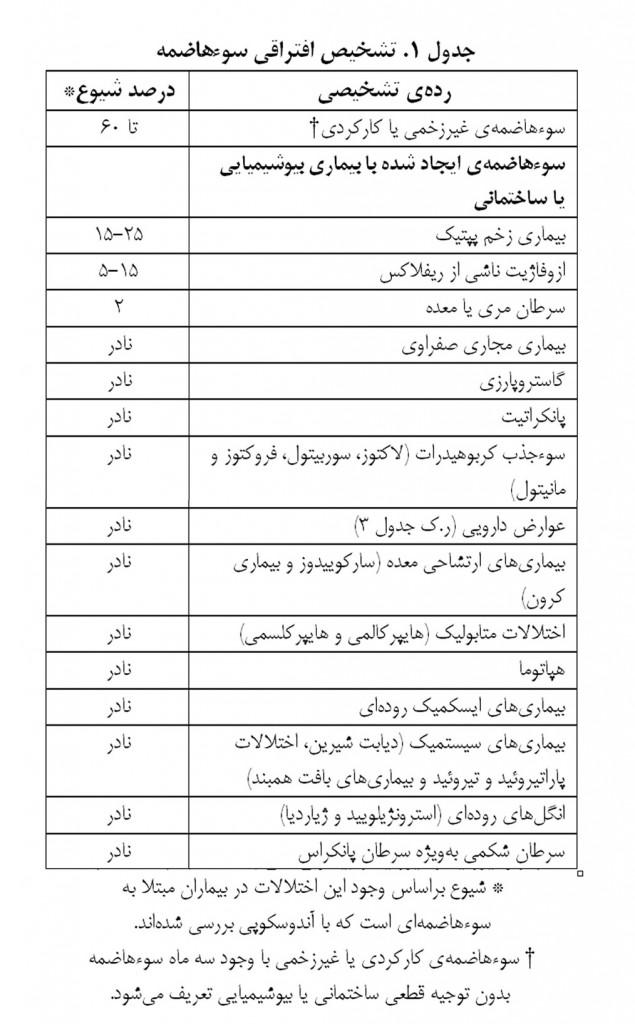
تعریف معیارهای Rome II از سوءهاضمهی غیرزخمی در جدول ۲ آمده است. 
علایم بیماری معمولاً به سه دستهی زیر دستهبندی میشود:
۱٫ زخممانند (Ulcer-like): احساس سوزشی که با استفاده از ضد اسید یا مسدودکنندهی رسپتور H2 یا مهارکنندهی پمپ پروتون (PPIs) بهبود مییابد
۲٫ شبیه به اختلالات حرکتی (Dysmotility-like): شامل تهوع، نفخ، سیری زودرس، بیاشتهایی
۳٫ غیراختصاصی.
بیماران زیادی بهدنبال درمان سندرم درد زخممانندی هستند که بهآسانی قابل توضیح نیست. علایم و یافتههای فیزیکی برای افتراق بین سوءهاضمهی ناشی از زخم و غیرزخمی بسیار غیرقابل اعتماد است. بهعلاوه درمان بیماران با سوءهاضمهی غیرزخمی به دلیل نیاز به ایجاد تعادل راهکارهای درمان دارویی (بهعنوان مثال ریشهکنی هلیکوباکتر) با درمانهای بیماریهای کارکردی یا روانپزشکی میتواند چالشانگیز باشد.
جای تعجب نیست که سوءهاضمهی غیرزخمی مسوول هزینههای زیاد برای نظامهای سلامت (هزینههای مستقیم دارویی) و جامعه (همچون غیبت درازمدت از کار و کاهش تولید) باشد. فهم بهتر این شرایط و درمان آن میتواند مراقبت از بیماران را بهبود بخشد و از هزینههای دارویی غیرضروری بکاهد.
پاتوفیزیولوژی
پاتوفیزیولوژی سوءهاضمه کاملاً مشخص نشده است. برای توضیح بیشتر علایم سوءهاضمهی غیرزخمی پژوهشگران روی چند عامل کلیدی تمرکز کردهاند: اختلالات حرکتی، اختلالات غیرحرکتی (شامل عفونت هلیکوباکتر) و عوامل روانی- اجتماعی.
اختلالات حرکتی
تعدادی از بیماران با علایم سوءهاضمهی غیرزخمی، سابقهی ریفلاکس معده به مری دارند. همچنین بیش از ۲۵ درصد آنان سوزش سردل داشتهاند. بنابراین پژوهشگران در تلاش هستند تا با استفاده از مطالعات سینتیگرافی تخلیهی معده، مانومتری و الکتروگاستروگرافی نقش اختلالات حرکتی را در سوءهاضمهی غیرزخمی ارزیابی کنند. در این آزمایشها ۲۵ تا ۶۰ درصد بیماران با سوءهاضمهی غیرزخمی دارای اختلالات حرکتی بودهاند.
علایم سوءهاضمهی غیرزخمی ارتباط ضعیفی با مشکلات تخلیهی ناحیهای معده مانند کاهش ظرفیت در قسمت ابتدایی معده و شل شدگی بخش انتهایی آن دارد. بنابراین هنگامی که بیماران داروهای موثر بر حرکت (Promotility agents) دریافت میکنند ممکن است بهبود بیابند یا نیابند. گاهی هم حرکت بهبود مییابد اما علایم سوءهاضمهی غیرزخمی نه.
اختلالات حرکتی که کیسهی صفرا یا مجاری صفراوی را درگیر میکند ممکن است در سوءهاضمه نقش بازی کند. تخلیهی تاخیری کیسهی صفرا و اختلال عملکرد اسفنکتر اودی هر دو در این مورد متهم بودهاند اما تاکنون هیچ نتیجهی قطعی از تحقیقات مربوطه بهدست نیامده است.
اختلالات غیرحرکتی
برخی از بیماران مبتلا به سوءهاضمهی غیرزخمی در آندوسکوپی شواهدی از پرخونی یا تغییر رنگ مخاط معده و دوازدهه نشان میدهند که پیشنهاد میکند علایم سوءهاضمه ناشی از التهاب دوازدهه باشد. با اینهمه، همانند اختلالات حرکتی، ارتباط ضعیفی بین علایم بیماری و شدت التهاب وجود دارد و هیچ وابستگی بین درمان و شواهد بهبودی ظاهر مخاط در آندوسکوپی دیده نشده است.
یکی از شایعترین تئوریها که مکرراً مطرح میشود امکان دخالت عفونت هلیکوباکتر در سوءهاضمهی غیرزخمی است (بههمان اندازه که در بیماری زخم پپتیک مطرح میشود). اگرچه تعدادی از پژوهشگران شیوع بالاتری از هلیکوباکتر را در بیماران با سوءهاضمهی غیرزخمی یافتهاند اما نتایج مطالعات قطعی نبوده است. این حقیقت که سوءهاضمه بعد از ابتلای عمدی به عفونت هلیکوباکتر رخ میدهد، بیانگر احتمال نقش این پاتوژن است. بههرحال نتایج درمان متناقض بوده و نقش عفونت هلیکوباکتر در سوءهاضمهی غیرزخمی مورد اختلاف نظر است.
سایر مکانیسمهای پاتوفیزیولوژیک ممکن برای سوءهاضمهی غیرزخمی شامل ریفلاکس صفرا به معده، گاستریت ویروسی، سوءجذب کربوهیدراتها، عفونتهای انگلی و تشدید حس درد احشایی است. شواهد عینی کمی برای تایید اهمیت نقش این عوامل وجود دارد و تاثیر اغلب آنها بهصورت موردی (Case report) گزارش شده است.
عوامل روانی- اجتماعی
در بیمارانی که سوءهاضمهی غیرزخمی دارند نسبت به اشخاص سالم یا بیمارانی که زخم پپتیک دارند، احتمال وجود علایم اضطراب و افسردگی بیشتر است. همچنین شکایات جسمی متعدد در این بیماران رایجتر است.
سابقهی مورد سوءاستفاده قرار گرفتن در کودکی (Child abuse) به علایم سوءهاضمهی غیرزخمی ارتباط داده شده است. همچنین استرس ناشی از وقایع زندگی با این علایم ارتباط داده شده و اعتقاد بر این است که منجر به تشدید سوءهاضمهی غیرزخمی نیز میشود. بهعلاوه این شرایط با علایم سندرم رودهی تحریکپذیر (Irritable bowel syndrome: IBS) که یک بیماری شناختهشدهی مرتبط با استرس است، نیز ارتباط داده شده است، اگرچه در IBS تاکید بر علایم دستگاه گوارش تحتانی است ولی در این بیماری علایم درگیری بخش فوقانی دستگاه گوارش دیده میشود.
اثرات ترکیبی
ترکیبی از علایم روانی، اختلال عملکرد حرکتی، عفونت و سوءهاضمهی غیرزخمی ممکن است بهترین درک از مجموعهی عوامل دخیل باشد. انگشت گذاشتن فقط روی یک عامل مثل عفونت هلیکوباکتر یا اختلال حرکتی بعید است موفقیتآمیز باشد و ممکن است بیمار و پزشک را ناامیدکند. بهنظر میرسد بهترین راه مدیریت درمان در نظر گرفتن هر دو عامل روانی و فیزیولوژیک بهعنوان علت زمینهای سوءهاضمهی غیرزخمی باشد، اگرچه این راهکار در آزمونهای بالینی تصادفی شده امتحان نشده است.
Ref: aafp.org
دکتر انسیه ابراهیمنژاد
نشانی: رشت، خیابان سعدی، مرکز بهداشت شهرستان رشت
تلفن: ۷۲۳۴۱۴۰
بخش دوم این مقاله: ارزیابی و درمان سوءهاضمهی غیرزخمی (Non-ulcer)/ سوءهاضمه (۲)

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
