ارزیابی و درمان سوءهاضمهی غیرزخمی (Non-ulcer) سوءهاضمه (۲)/ ترجمه: دکتر انسیه ابراهیمنژاد
بدست پزشكان گيل • 16 دسامبر 2012 • دسته: داخلی٬ کلینیک٬ گوارشتشخیص
تشخیص سوءهاضمه چالشزاست، زیرا نشانههای بیماری اغلب متغیر است و خصوصیات این نشانهها اطلاعات کمی دربارهی طبیعت فیزیولوژیک اختلال زمینهای بهدست میدهد.
شرححال
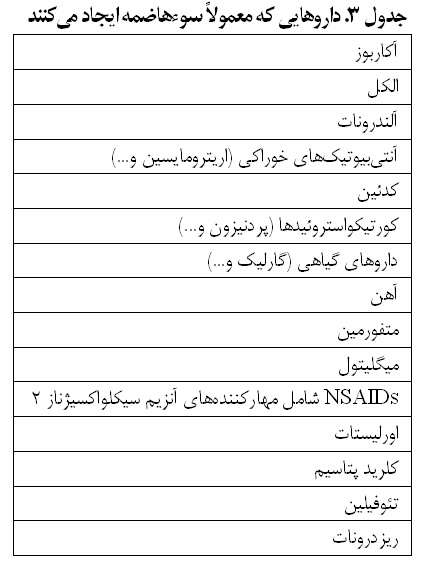
یک تاریخچهی کامل میتواند به روشن شدن اختلال زمینهای و تعیین مسیر آغازین برخورد با بیماری کمک کند. ابتدا باید عدم وجود بیماری زخم پپتیک، ریفلاکس معده به مری یا سرطان معده مشخص شود و همچنین احتمال استفاده از داروها یا فرآوردههای گیاهدارویی که ممکن است سوءهاضمه ایجاد کنند در نظر گرفته شود (جدول ۲). سایر موارد بررسی شامل بیماری اسپروی سلیاک و عدم تحمل لاکتوز یا فروکتوز است.
آندوسکوپی
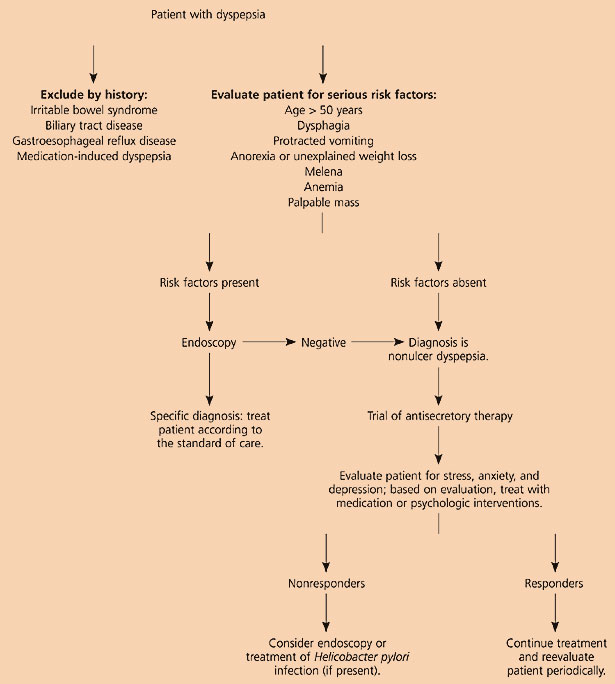
اثبات تشخیص زخم معده یا دوازدهه تا حد زیادی نحوهی اقدامات درمانی را روشن میکند. بنابراین تعیین اینکه چه زمانی باید آندوسکوپی کرد، اهمیت دارد (تصویر ۱).
اگرچه نقش آندوسکوپی زودرس مورد اختلافنظر است، برخی از متخصصان پیشنهاد میکنند آندوسکوپی باید در تمام بیماران دچار سوءهاضمه که سن بالای ۵۵ سال دارند انجام شود، بهویژه اگر علیرغم استفاده از داروهای ضد گیرندهی H2 یا مهارکنندههای پمپ پروتون (PPI) نشانههای بیماری بهبود نیابد. دستورالعمل تدوینشده در «گزارش توافق اروپایی ماستریخت» آندوسکوپی را برای بیماران بالای ۴۵ سال توصیه میکند، در حالیکه طبق نظر «بنیاد سلامت گوارش امریکا» آندوسکوپی باید برای بیماران مبتلا به سوءهاضمهای که بیشتر از ۵۰ سالهاند انجام شود. سایر متخصصان بهدلیل هزینهی این کار پیشنهاد میکنند حتی در بیماران مسنتر نیز در ابتدا از درمان تجربی استفاده شود.
طرفداران آندوسکوپی مزایای متعددی برای آن برمیشمرند از جمله اطلاعاتی که آندوسکوپی دربارهی ریفلاکس، زخمها و سرطانهای قسمت فوقانی دستگاه گوارش میدهد. هنگام آندوسکوپی میتوان نمونهبرداری کرد و تشخیص داد که آیا بیمار به عفونت هلیکوباکتر پیلوری مبتلا هست یا نه. با اینهمه، هزینهی آندوسکوپی و حوزهی محدود سرطانهای قابل درمان معده، نظریهی درمان بر پایهی آندوسکوپی را تضعیف کرده است. اگر هیچ اختلال عضوی در آندوسکوپی پیدا نشود بهنظر میرسد درمان تجربی قابل قبولترین راه باشد.
درمان
اگرچه شواهد بهطور واضح بر لزوم درمان زخم پپتیک دلالت دارد، اما دادههای مربوط به درمان سوءهاضمهی غیرزخمی چالشزاست و برای درمان گاه وابسته به نشانههای غالب هستیم. بیمارانی که تهوع و نفخ در آنها غالب است ممکن است اختلال حرکتی داشته باشند و از درمان با عوامل موثر بر حرکت سود یابند. بیمارانی که در آنها درد نشانهی غالب است، ممکن است بیماری مخاطی یا عفونت هلیکوباکتر داشته باشند. اگر هلیکوباکتر تشخیص داده شود، نیاز به یک دوره درمان آزمایشی با آنتیبیوتیکهاست. بیماران با شکایات غالب اختلالات سوماتیک، اضطراب یا افسردگی بیشتر احتمال دارد که نشانههایشان زمینهی روانی داشته باشد.
مهارکنندههای اسید معده
اگرچه شواهدی از نقش اسید در پاتوفیزیولوژی بیماری وجود ندارد، اما مهارکنندههای اسید معده بهطور وسیعی در درمان سوءهاضمهی غیرزخمی مورد ارزیابی قرار گرفتهاند. در حالی که ثابت نشده آنتیاسیدها موثر باشند، نشان داده شده است که نمکهای بیسموت موثرتر از دارونما هستند. البته بهعلت اثرات نوروتوکسیسیتی نمکهای بیسموت در مصرف درازمدت، این داروها باید برای خط دوم درمان نگه داشته شوند.
یک متاآنالیز از کارآزماییهای تصادفی کنترل شده (RCTs) نشان داد که مهارکنندههای گیرندهی H2 در بیمارانی که سوءهاضمهی غیرزخمی داشتند از دارونما موثرتر بودند، هر چند بسیاری از این مطالعات کیفیت لازم را نداشتند. شواهد معمول برتری داروهای PPI از جمله امپرازول را بر مهارکنندههای گیرندهی H2 نشان نداده است، بنابراین مهارکنندههای H2 بهعلت قیمت پایینترشان ارجح هستند. یک مطالعهی مروری مشخص کرد که در بیشتر مطالعات دوز بالاتری از مهارکنندههای H2 در مقایسه با دوز در دسترس بدون نسخه (OTC) استفاده شده است و بهبودی در بیماران تحت درمان با مهارکنندههای H2 در مقایسه با دارونما ۲۵ درصد بیشتر بوده است.
PPIهای دیگر جز امپرازول در درمان سوءهاضمهی غیرزخمی مطالعه نشدهاند و همچنین هیچ شواهدی بهنفع تجویز سوکرالفیت و میزوپروستول در این بیماران وجود ندارد.
 عوامل پروکینتیک
عوامل پروکینتیک
عوامل پروکینتیک اغلب بهعنوان موثرترین دارو برای کنترل سوءهاضمهی غیرزخمی محسوب میشوند. مطالعات نشان داده است که بهبود علایم در درمان با سیزاپراید، دومپریدون و متوکلوپرامید ۴۵ تا ۵۰ درصد بیشتر از دارونماست، هر چند مطالعات کیفیت پایینی داشتند. بهعلاوه، اغلب این مطالعات سیزاپراید و دومپریدون را ارزیابی کردهاند، در حالی که دسترسی به این داروها در ایالات متحده محدود شده است.
داروی پروکینتیک متوکلوپرامید در آمریکا برای کنترل سوءهاضمهی غیرزخمی در دسترس است. این دارو باید با احتیاط تجویز شود زیرا گاه باعث بروز دیسکینزی تاخیری میگردد. متوکلوپرامید یک داروی ارزانقیمت است اما اثرات جانبی آنتیدوپامینرژیک مصرف آن را در بیماران مسنتر محدود کرده است. مطالعهای که تفاوت درمان با مهارکنندههای H2 و متوکلوپرامید را نشان دهد، انجام نشده است.
ریشهکنی هلیکوباکتر پیلوری
چندین مطالعهی مروری سیستماتیک و متاآنالیز فواید ریشهکنی عفونت هلیکوباکتر را در بیماران مبتلا به سوءهاضمهی غیرزخمی ارزیابی کردهاند. نمونهها عموماً شامل بیماران با عفونت هلیکوباکتر اثبات شده بود که برای ریشهکنی این عفونت درمان دو یا سه دارویی شدند (بهعنوان مثال آنتیبیوتیک و درمان ضد ترشح اسید) و دیسپپسی ۳ و ۱۲ ماه بعد در آنها ارزیابی شد. بهازای هر ۱۵ بیمار مبتلا به سوءهاضمهی غیرزخمی که در آنها هلیکوباکتر ریشهکن شده بود، کمتر از یک بیمار پس از یک سال بهبود نیافته بود. یک مطالعهی دیگر افزایش اندکی (۷ درصد) در ارتباط موفقیت درمان با ریشهکنی هلیکوباکتر نشان داد.
نیاز به مطالعات بیشتری است تا این نتایج متناقض را حل کنند و تعیین کنند آیا همانطور که برخی محققان ادعا میکنند درمان ریشهکنی هلیکوباکتر مقرون بهصرفه هست یا نه.
داروهای روانپزشکی
بیمارانی که سوءهاضمهی غیرزخمی دارند اغلب با ضد افسردگیهای سه حلقهای، مهارکنندههای انتخابی بازجذب سروتونین و داروهای ضد اضطراب درمان میشوند. یک متاآنالیز از ۱۱ آزمون بالینی با کیفیت خوب، استفاده از ضد افسردگیهای سه حلقهای را در ۷۳۷ بیمار که اختلال کارکردی دستگاه گوارش، بهطور مشخص رودهی تحریکپذیر (IBS) یا سوءهاضمهی غیرزخمی، داشتند ارزیابی کرد. بهبود درد شکم بارز بود؛ فقط ۳ نفر نیاز به درمان داشتند. بهنظر نویسندگان، بهبود علامتی ممکن است نتیجهی درمان علایم افسردگی باشد و کارآزماییهای بالینی که در آینده انجام میشود، باید روشهایی برای کنترل این متغیرهای بالقوه مغشوش شناسایی کنند. اخیراً استفاده از ضد افسردگیهای سه حلقهای بهدلیل اثرات جانبی این داروها و قابلیت دسترسی به ضد افسردگیهای جدیدتر محدود شده است.
هیچ مطالعهای مبنی بر ارزیابی استفاده از SSRIها در درمان سوءهاضمهی غیرزخمی منتشر نشده است. چون این بیماران اغلب افسردگی و اضطراب دارند، درمان با SSRIها ممکن است موثر باشد. از بنزودیازپینها بهخاطر اثر اعتیادآور بالقوهی آنها باید اجتناب شود اگرچه درمان با سایر داروهای ضداضطراب مثل بوسپیرون ممکن است در نظر گرفته شود. هنگامی که درمان با یک SSRI یا بوسپیرون پیشنهاد میشود، مهم است بدانیم اثرات سروتونرژیک این داروها که باعث اختلال معدی- رودهای میشود، در ابتدا سوءهاضمهی بیمار را بدتر میکند. بنابراین دارو باید با پایینترین دوز آغاز شود و سپس بهآرامی افزایش یابد.
مداخلات روانشناختی
در یک مطالعهی مروری گزارش شده است سه کارآزمایی اثر مداخلات روانشناختی را بر نشانههای سوءهاضمه و کیفیت زندگی بیمارانی که سوءهاضمهی غیرزخمی دارند، ارزیابی کرده است. مداخلات مطالعه شده شامل رواندرمانی (سایکوتراپی)، رواننمایش (Psychodrama)، درمان شناختی- رفتاری، آرامبخشی (ریلکسیشن) و تصویرسازی هدایت شده یا هیپنوز بود. هر سه آزمون بهبودی کوتاهمدت (۱۲ هفتهای) نشانهها را گزارش کردند و یک مطالعه اندک بهبودی در پارامترهای روانی هم نشان داد. اگرچه طی یک سال، بهبودی نشانهها در دو مطالعهی دیگر از نظر آماری معنیدار نبود. نتایج این مطالعات با هم ترکیب نشدند چون مداخلات کاملاً متفاوت بودند. در مجموع رواندرمانی باید برای بیمارانی که اختلال روانی مهمی دارند یا بهعنوان یک درمان مکمل در کنار دارودرمانی نگاه داشته شود.
درمانهای متفرقه
داروهایی که درک درد را تغییر میدهند در درمان سوءهاضمه استفاده میشوند، زیرا شواهد متعددی از افزایش درک درد در تعدادی از این بیماران نشان داده شده است. این داروها شامل ضدافسردگیهای سه حلقهای، آنتاگونیستهای رسپتور ۵-HT3، اوندانسترون و آنالوگهای سوماتوستاتین است.
استفاده از طب مکمل مثل تجویز عرق نعنا یا طب سوزنی برای بهبود علایم بیماران در سوءهاضمه گزارش شده است. هر چند مطالعات منتشر شده از کیفیت پایینی برخوردار بوده است و نتایج باید با احتیاط تفسیر شود.
Ref: aafp.org
دکتر انسیه ابراهیمنژاد
نشانی: رشت، خیابان سعدی، مرکز بهداشت شهرستان رشت
تلفن: ۷۲۳۴۱۴۰
بخش نخست این مقاله: ارزیابی و درمان سوءهاضمهی غیرزخمی (Non-ulcer)/ سوءهاضمه (۱)

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل