نورالژی تریژمینال/ دکتر حجت جانشین
بدست پزشكان گيل • 8 سپتامبر 2010 • دسته: داخلی٬ داخلی اعصاب (نورولوژی)٬ کلینیکنورالژی عصب سهقلو یا تریژمینال (Trigeminal neuralgia) که «تیک دو لورو» نیز خوانده می شود، یک بیماری مزمن است که بهصورت حملات درد تیرکشنده، برقآسا و تکرارشونده در صورت و در مسیر یکی از شاخههای عصب سهقلو، معمولاً شاخهی دوم (ماگزیلاری) یا شاخهی سوم (ماندیبولر) و بهندرت در شاخهی اول (افتالمیک) رخ میدهد (تصویر ۱).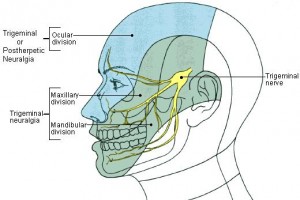
اپیدمیولوژی
نورالژی تریژومو از زمان قدیم شناخته شد و اولین بار توسط جان لاک در سال ۱۶۷۷ توصیف گردید. ۹۰ درصد موارد این بیماری پس از ۴۰ سالگی شروع شده و بهندرت در کودکان دیده میشود. شیوع آن در خانمها اندکی بیشتر از آقایان است و با افزایش سن بهنسبت ۳ به ۲ درمیآید.
نورالژی تریژومو دارای دو شکل ایدیوپاتیک و سمپتوماتیک است که اولی در ۵۲ تا ۵۸ سالگی و دومی در ۳۰ تا ۳۵ سالگی دیده میشود. موارد نادری نیز بهصورت خانوادگی (فامیلیار) گزارش شده است.
اتیولوژی
اغلب علت نورالژی تریژومو مشخص نیست. احتمالاً چندین عامل میتواند در ایجاد آن دخالت داشته باشد. مولتیپل اسکلروزیس، تومورهای زاویهی پل مغزی و مخچه، شوانوما و دیگر ضایعات موضعی همراه، در تعداد کمی از موارد دیده شده ولی بیشتر موارد ایدیوپاتیک است. کمپرسیون شریانی عصب در ۵۹ درصد و کمپرسیون وریدی در ۲۵ درصد توسط جانتا مشاهده شده است.
تظاهرات بالینی
همانطور که گفته شد، درد در مسیر شاخهی دوم یا سوم عصب بهشکل حملهای (پاروکسیسمال) و بهصورت برق گرفتگی یا خنجری است و هر حمله ممکن است چند ثانیه تا حداکثر ۲ دقیقه طول بکشد. گاهی درد بهقدری شدید است که بیمار صورتش را منقبض میکند و اصطلاح «تیک» نیز بدین جهت بهکار میرود. اما درد ممکن است بهصورت تکرار شونده نیز رخ دهد، یعنی یک حمله پشت سر حملهی دیگر باشد و بیمار احساسی از درد باقیمانده داشته باشد. این درد در اطراف گونه، بینی و دهان است.
اگرچه حس زبان توسط شاخهی ماندیبولار عصب تامین میشود، ولی حتی وقتی که لب تحتانی و فک دردناک است دردی در ناحیه زبان حس نمیشود. در تابلوی ۱ معیارهای بالینی تشخیص نورالژی تریژومو ذکر شده است. 
یافتههای فیزیکی
در نورالژی تریژومو ایدیوپاتیک اختلال حسی یا حرکتی در شاخههای عصب وجود ندارد. تحریک یا لمس ناحیهای از صورت که اصطلاحاً به نام «منطقهی ماشهای» نامیده میشود، موجب حملهی درد میشود، بهطوری که بهندرت در بعضی از بیماران مرد این قسمت از ریش صورت را نمیتراشند.
کاهش وزن، دهیدراتاسیون و افسردگی ممکن است متعاقب حملات مکرر رخ دهد.
نورالژی تریژومو بهصورت دوطرفه اغلب ناشی از مولتیپل اسکلروزیس است.
یافتههای رادیولوژی و آزمایشگاهی
نورالژی تریژومو کلاسیک یا ایدیوپاتیک با یافتههای رادیولوژی و آزمایشگاهی غیرطبیعی همراه نیست. الکترومیوگرافی و نوروگرافی و نیز رفلکس پلک زدن طبیعی است.
در نورالژی تریژومو ناشی از ضایعات ساختاری (استراکچرال) از قبیل مننژیوما یا شوانومای حفرهی خلفی یا فشار به گانگلیون تریژمینال یا همراهی با تومورهای قاعدهی جمجمه، سیتی اسکن و امآرآی غیرطبیعی است.
پاتولوژی
تغییرات بافتشناسی در گانگلیون تریژمینال در بیماران با نورالژی تریژومو بهصورت نورونهای واکوئله، دمیلیناسیون منطقهای یا تغییرات عروقی در مقایسه با افراد سالم بیشتر دیده شده است. آکسون دمیلینهی ریشهی حسی عصب همراه با فشار (کمپرسیون) لوپهای عروقی است.
تشخیص افتراقی
نورالژی تریژومو ایدیوپاتیک باید از انواع دیگر دردهایی که در سر و صورت رخ میدهد از قبیل سردرد خوشهای (کلاستر)، عفونتهای دندانی، درد مفصل گیجگاهی- چانهای و عفونت سینوسهای بینی افتراق داده شود. مواردی که بیماران پیش از تشخیص بهعلت نورالژی تحت عمل جراحی سینوس یا خارج کردن دندان بودهاند کم نیست.
سیر و پیشآگهی
مبتلایان به نورالژی تریژومو برای سالها دورههایی از تشدید بیماری و بهبودی دارند. در ضمن، تشدید حملات دردناک ممکن است برای یک روز تا هفتهها یا ماهها رخ دهد. بهبودی خودبهخودی ممکن است در هر زمانی رخ دهد یا بیماری ماهها یا سالها بهطول انجامد. دلیل این افت و خیز شناخته شده نیست.
درمان
درمان نورالژی تریژومو اولیه (ایدیوپاتیک) میتواند طبی یا جراحی باشد. کاربامازپین موثرترین دارو در این بیماری است که تقریباً ۷۵ درصد بیماران به آن پاسخ میدهند. درمان با مقدار کم (۵۰ تا ۱۰۰ میلیگرم) شروع میشود و بهآهستگی، در صورت تحمل بیمار، افزایش مییابد. دوز درمانی مناسب ۶۰۰ تا ۱۲۰۰ میلیگرم در روز است. در صورتی که درد بهطور کامل کنترل شد، میتوان هر چند هفته دارو را بهتدریج کاهش داد.
سرگیجه، آتاکسی و خوابآلودگی از عوارض شایع بهویژه در افراد مسن است و نیز در مواردی که افزایش دوز سریع باشد رخ میدهد.
شمارش گلبولی باید ابتدا در چند ماه اول و بعداً سالی یک بار بهمنظور جلوگیری از آگرانولوسیتوز انجام شود.
گزینهی دوم درمانی شامل فنیتوئین، بکلوفن و والپروات سدیم است. سایر داروهایی که مورد استفاده قرار میگیرد شامل کلونازپام، لاموتریژین، اکسکاربازپین و توپیرامات است. داروهای فوق در صورتی که کاربامازپین موثر یا قابل تحمل نبود، بهتنهایی یا ترکیبی استفاده میشود. گاباپنتین با توجه به اثرات مفید آن در سایر وضعیتهای نوروپاتیک و عوارض جانبی مختصر میتواند یک داروی جانشین برای کاربامازپین باشد.
گاهگاه در مواجهه با بیماران دچار حملهی شدید از تجویز وریدی فنیتوئین با دوز ۱۰ تا ۱۵ میلیگرم برای هر کیلو وزن بدن استفاده میشود.
درمان غیردارویی
سادهترین و قدیمیترین درمان غیردارویی، بلوک شاخهی محیطی عصب تریژمینال توسط الکل است. بلوک شاخهی ماندیبولار عصب با تزریق نیم میلیلیتر الکل در محل تقسیم عصب انجام میشود و تزریق در اعصاب اینفرااربیتال و سوپرااربیتال را میتوان برای کنترل درد شاخههای اول و دوم بهکار برد.
جراحی: گزینهی جراحی برای بیماران جوان که به درمان دارویی پاسخ ندادهاند، با فشاربرداری (دکمپرسیون) میکروواسکولار روی ریشهی عصب انجام می شود. در این روش پس از کرانیوتومی، عروق از اطراف عصب جدا میشود و در صورتی که کلافهی عروقی نباشد، قطع کامل یا ناکامل (پارشیل) عصب یا روش رادیوفرکوئنسی بهکار میرود. این روش بهعلت موفقیت نسبتاً بالا در تسکین درد (بیش از ۷۰ درصد در طول ۱۰ سال) و نیز نداشتن اختلال حسی در صورت مورد توجه است. از معایب این روش دستکاری در ساباکسیپیتال مغز و نیز آسیب به دیگر اعصاب کرانیال (چهارم، هفتم و هشتم) است.
رادیوفرکوئنسی: روش رادیوفرکوئنسی با ایجاد ضایعه در گانگلیون تریژمینال توسط الکترو کواگولیشن (Electrocoagulation) یک روش انتخابی است که سبب تسکین درد در ۹۵ درصد بیماران میشود. البته در طولانیمدت در یکسوم بیماران پس از مدتی عود گزارش شده است و از عوارض آن نیز میتوان به گزگز صورت و همچنین ضعف عضلات فک اشاره کرد.
گاما نایف: امروزه روش «گاما نایف رادیوسرجری» (چاقوی گاما) که بدون برش جراحی انجام میشود (با استفاده از اشعهی گاما که از ۲۰۱ چشمهی جدا از هم تولید و به اشعهی باریک بسیار کنترل شده به هدف مورد نظر در مغز تابیده میشود) نیز مورد استفاده قرار میگیرد. این روش بهویژه در افراد مسن دارای بیماری زمینهای و بیمارانی که داروی ضدانعقادی استفاده میکنند و نمیتوان داروی ضدانعقادی را قطع کرد و نیز در موارد عود بیماری پس از دکمپرسیون میکروواسکولار یا بیمارانی که دچار مشکل شنوایی در طرف مقابل باشند (بهمنظور جلوگیری از آسیب به عصب زوج ۸ طرف مبتلا) کاربرد دارد. روش گاما نایف اگرچه تاثیر کمتری نسبت به روشهای پیشین دارد ولی دارای عوارض کمتری است.
دکتر حجت جانشین
متخصص مغز و اعصاب
نشانی: رشت، چهارراه گلسار، ساختمان پزشکان پاستور
تلفن: ۷۲۲۳۶۰۰

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
