سرگیجه در کودکان (۱)/ دکتر شادمان نعمتی، دکتر عالیا صابری
بدست پزشكان گيل • 12 نوامبر 2012 • دسته: داخلی اعصاب (نورولوژی)٬ کلینیک٬ کودکان٬ گوش، گلو و بینیسرگیجه (Vertigo) یک حس ذهنی دوران یا حرکت است، در حالی که گیجی یا Dizziness احساس ناپایداری یا یک حس مختل شدن ارتباط فرد با فضاست (۱). در کودکان بهدلیل فقدان مهارتهای ارتباطی این تمایز کمتر مقدور است. بنابراین در این مبحث کلیهی اختلالات تعادلی کودکان بهعنوان گونههایی از سرگیجه درنظر گرفته میشوند. خوشبختانه سرگیجه در کودکان ناشایع است اما یکی از چالشبرانگیزترین موارد در اورژانسها، کودکی است که با سرگیجه یا احساس گیجی مراجعه میکند.
به نظر میرسد شایعترین علت احساس گیجی در بچههای کوچکتر را بیماریهای گوش میانی و شیپور استاش میدانند (۲).
تکامل سیستم وستیبولر
رفلکسهای اکولووستیبولر برای نخستین بار در حوالی هفتهی دوازدهم بارداری قابل تشخیصاند و در هفتهی بیست و چهارم کامل میشوند. تا هفتهی ۳۲ بارداری نیز رفلکس مورو (Moro) قابل شناسایی است. در شیرخواران ابتداییترین شکل واکنشهای لابیرنتی، موسوم به رفلکسهای تونیک گردن ، قابل مشاهده است (۲). تست اختصاصیتری برای عملکرد وستیبولر موسوم به تست شتاب عمودی وجود دارد که بیشتر عملکرد اتولیتی (عملکرد ساکول و اوتریکول که شتاب خطی را حس میکنند) را ارزیابی میکند. پاسخ چشم عروسکی یا پاسخ اکولووستیبولر نیز واکنش به شتابهای زاویهای را میسنجد و در شیرخوارگی قابل انجام است. از ۶ ماهگی پاسخهای صاف کردن سر و اندام فوقانی وجود دارد که تا ۲ سالگی حفظ میشود و تا ۴ سالگی میتوان واکنشهای تعادلی را با استفاده از یک تختهی متمایل در وضعیتهای مختلف کودک مورد سنجش قرار داد. و بالاخره اینکه پس از سن ۴ سالگی تستهای دیگر همانند راه رفتن تاندم، تست رومبرگ و بسیاری تستهای قابل انجام در بزرگسالان را میتوان در معاینات این گروه سنی بهکار برد (۲).
ارزیابی بیمار
ارزیابی سرگیجه در کودکان شامل اجزای زیر است: شرححال، معاینهی فیزیکی عمومی، معاینات گوش و گلو و بینی، معاینات عصبی، ارزیابیهای سنجش شنوایی (اودیومتری)، الکترونیستاگموگرافی و غربالگری متابولیک. در کودکانی که سرگیجهشان با کاهش سطح هوشیاری یا یافتههای عصبی همراه است نوار مغزی و تصویربرداری نیز ممکن است لازم باشد (۲).
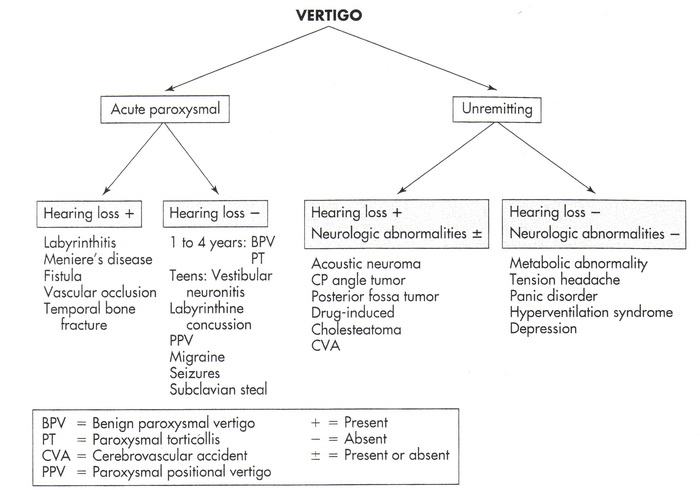
تصویر ۱٫ وضعیتهای بالینی مرتبط با سرگیجه در کودکان
الف. شرححال
سرگیجه و احساس گیجی در کودکان کوچکتر ممکن است فقط خود را بهصورت افتادنهای مکرر، لغزشهای مکرر و اختلال در راه رفتن و گیج خوردن نشان دهد (۴).
والدین بیمار باید بتوانند اطلاعاتی دربارهی تعداد حملات، مدت آنها، زمان بروز، علایم همراه و عوامل بهبود دهنده و تشدید کننده ارایه دهند. ضمناً در مورد عفونتهای پیش از تولد مثل TORCH (توکسوپلاسموز، روبلا، CMV، هرپس) و HIV، تماس با داروهای دارای سمیت گوشی مثل آمینوگلیکوزیدها، تاخیر تکامل حرکتی، ترومای سر، اوتیت مدیای راجعه، حساسیت یا بیماریهای ایمنی، سابقهی فامیلی از نظر سرگیجه و ناشنوایی و سندرمهای ارثی و تشنجها باید پرسیده شود.
در نهایت برای مشخص کردن صحیح و محدودتر تشخیصهای افتراقی باید از نظر وجود یا عدم وجود کاهش شنوایی، از دست دادن هوشیاری یا کنترل وضعیت بدن، و هر علامت عصبی دیگر سوال شود.
ب. معاینه فیزیکی
یک معاینهی فیزیکی عمومی باید انجام شود تا بینظمیهای قلبی، تغییرات فشار خون وضعیتی، برویی سر و گردن، محدودیت حرکتی گردن، غیرطبیعی بودن تنفس، لکههای کافئوله و وضعیتهای غیرطبیعی یا مادرزادی در سر و صورت کشف گردد. یافتههای معاینه کاملاً بستگی به سن کودک دارد که در قسمت تکامل دستگاه وستیبولر به آن اشاراتی شد. همچنین یک معاینهی تخصصی و دقیق گوش باید صورت گیرد. بیماریهای گوش اعم از افیوژن گوش میانی، کلستئاتوم و ماستوئیدیت باید رد شوند. آزمون دیاپازونی، رفلکس آکوستیک، آزمون فیستول، و ارزیابی اودیولوژیک و تمپانومتریک باید انجام شود و در مواردی که اودیومتری معمول اطلاعات کافی به ما نمیدهد لازم است یک پاسخ شنوایی ساقهی مغز (ABR) یا OAE (Otoacoustic-emission) انجام گردد. معاینهی نورولوژیک با ارزیابی دقیق اعصاب کرانیال، محدودهی بینایی و نیستاگموس خودبهخودی یا القا شده باید انجام شود (۲، ۴، ۴، ۶).
در معاینهی نیستاگموس باید چشمها را در نور ملایم یا از طریق عینک فرنزل مشاهده کرد، چرا که فیکساسیون بینایی ممکن است نیستاگموس وستیبولر خفیف را مهار کند. نیستاگموس فیزیولوژیک در نگاه به طرفین بیش از ۴۰-۳۰ درجه رخ میدهد و در افراد طبیعی دیده میشود. هر حالتی غیر از این، نیستاگموس پاتولوژیک نامیده میشود و موید یک وضعیت غیرطبیعی زمینهای در کنترل وستیبولی– چشمی محیطی یا مرکزی است (۷).
در اختلالات وستیبولر هیچگاه نیستاگموس عمودی یا دوجهتی (نیستاگموسی که در هر دو جهت سریع میزند) دیده نمیشود و این یافتهها بیشتر منطبق بر اختلالات عصبی مرکزی است (۷). نیستاگموس نوسانی اغلب منشا چشمی دارد و ممکن است با ضایعات مادرزادی همراه باشد.
آزمونهای دیگری که باید انجام شود، آزمایشهای مخچهای، رومبرگ و ارزیابی طرز راه رفتن است. آزمونهای زدن متوالی انگشت به بینی خود و انگشت معاینهکننده و پاشنه به زانو در اختلالات مخچهای هم با چشم باز و هم با چشم بسته مختل هستند. انجام آزمون راه رفتن تاندم (پاشنهی یک پا جلوی پنجهی پای دیگر) با چشمان بسته در کودکی که مبتلا به اختلال وستیبولر مزمن است کمککننده است طوری که بیمار در جهت لابیرنت آسیبدیده میافتد. در صورت اختلال مرکزی این آزمون با چشمان باز هم مختل است. راه رفتن روی پاشنه و پنجه، لیلی کردن و پریدن نیز آزمونهای خوبی برای ارزیابی توانایی هماهنگی در کودکان بزرگتر از چهار سال است (۲).
آزمون دیگر، قدم زدن درجا بهمدت ۶۰ ثانیه با چشمان بسته است که میتواند در یافتن اختلالات وستیبولر مفید باشد (آزمون Fukuda) (2، ۳).
پ. بررسی¬های عملکرد وستیبولی
کودکان معمولاً آزمونهای ENG را خوب تحمل میکنند و این روش باید بهطور معمول در ارزیابی سرگیجهی کودکان استفاده شود. فقدان پاسخ یا پاسخهای کاهشیافته ممکن است تنها یافتههای غیرطبیعی در سرگیجهی حملهای کودکان، نوریت وستیبولر و تورتیکولی حملهای نوزادان باشد. روشهای آزمایش اختصاصی شامل صندلی دوار و پوسچروگرافی است. پوسچروگرافی روشی است که برای ارزیابی سیستم وستیبولر و ترکیب عملکرد آن با سیستمهای درک عمقی و اکولوموتور بهکار میرود.
ت. غربالگری متابولیک
آنالیز غربالگری متابولیک شامل آزمایش سیفیلیس، سطح قند خون، تیروئید و ایمونولوژیک معمولاً برای ارزیابی سرگیجه کودکان توصیه میشود اما یافتهی مثبت بدون شرححال مثبت نادر است. لذا بهتر است غربالگری متابولیک بهصورت معمول برای همه درخواست نشود. بهعلاوه نتایج غیرطبیعی متابولیک باید بهدقت ارزیابی شود.
ث. آزمونهای اختصاصی
توصیه میشود در هر بیماری که سرگیجه بههمراه کاهش سطح هوشیاری یا شرححال دال بر تشنج دارد یک الکتروانسفالوگرافی (نوار مغز) انجام شود. همچنین در مواردی که کودک بهنظر سرگیجهی مرکزی دارد، انجام تصویربرداری لازم است و در این شرایط MRI بهدلیل حساسیت بالا ترجیح داده میشود (۲، ۷، ۸).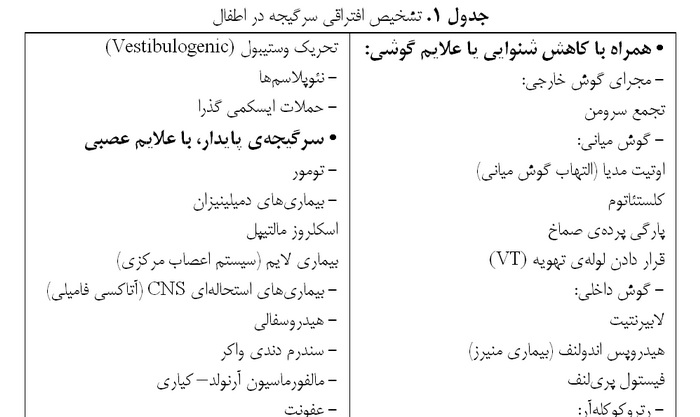
 تشخیص افتراقی
تشخیص افتراقی
تشخیصهای افتراقی سرگیجه در کودکان زیاد است (تصویر ۱)، اما بهوسیلهی شرححال بیمار و نتایج معاینات نورووستیبولر، تشخیص افتراقی باید بهصورت پلهپله انجام شود.
Eviatar نوعی سیستم طبقهبندی برای تسهیل تشخیص بهصورت زیر طراحی کرده است (جدول ۱):
در ادامهی مطلب نیز تقسیمبندی در مبحث تشخیص و درمان عمدتاً مبتنی بر تقسیمبندی Eviatar خواهد بود (۳، ۶، ۹).
دکتر شادمان نعمتی
متخصص گوش، گلو، بینی و جراحی سر و گردن
استادیار دانشگاه علوم پزشکی گیلان
نشانی: رشت، خیابان ۱۷ شهریور، بیمارستان امیرالمومنین، دفتر گروه گوش، گلو، بینی و جراحی سر و گردن
تلفن: ۲۲۳۸۳۰۸
E mail: nemati@gums.ac.ir
دکتر عالیا صابری
متخصص نورولوژی
استادیار دانشگاه علوم پزشکی گیلان
نشانی: رشت، خیابان حافظ، بیمارستان پورسینا، دفتر آموزش
تلفن: ۳۲۲۲۴۴۴
E mail: a_saberi@gums.ac.ir
References:
۱٫ Bronstein A, Lempert T, Dizziness, a Practical Approach to Diagnosis and Management, Cambridge university press, 2007, pp: 1-212.
۲٫ Hullar TE, Minor LB, Zee DS, “Evaluation of the Patient with Dizziness” in: Cummings CW, Flint PW, Harker LA et al, Cummings Otolaryngology Head & Neck Surgery, 4th ed. Elsevier Mosby, 2005, pp: 3160-96.
۳٫ Carey JP, Della Santia C, “Principles of Applied Vestibular Physiology” in: Cummings CW, Flint PW, Harker LA et al, Cummings Otolaryngology Head & Neck Surgery, 4th ed. Elsevier Mosby, 2005, pp: 3115-59.
۴٫ Hubbell RN, Skoner JM, Vertigo in Children [Pediatric otolaryngology], Current Opinion in Head and Neck Surgery, Lippincott, Williams & Wilkins, vol 7(6), Dec 1999, pp: 328-39.
۵٫ Todd Troost, “Dizziness and Vertigo” in: Bradley WG, Daroff RB, Fenichel GM, Jankovic J, Neurology in Clinical Practice, 4th ed. Butterworth-Heinemann, 2004, pp: 233-45.
۶٫ Casselbrant ML, Furman JM, “Balance Disorders” in: Bluestone, stool, Alper et al, Pediatric otolaryngology, 4th ed. Saunders, 2003, pp: 351-58.
۷٫ Walker JS, Barnes SB, “Dizziness” in: Emergency Medicine Clinics of North America, vol 16, No 4, Nov 1998, pp: 845-76.
۸٫ Haddad Jr J, “The Ear, General Considerations and Evaluation” in: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, Nelson Textbook of Pediatrics, 18th ed. Saunders-Elsevier, 2007, pp: 2617-20.
۹٫ Eviatar L, “Vertigo” in: Swaiman KF, Ashwal S, Pediatric Neurology Principles and Practice, 3rd ed. Mosboy, 1999, pp: 46-103.
۱۰٫ Jehnston MV, “Conditions that Mimic Seizures” in: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, Nelson Textbook of Pediatrics, 18th ed. Saunders-Elsevier, 2007, pp: 2476-78.
۱۱٫ Uneri A, Turkdogan D, “Evaluation of Vestibular Function in Children with Vertigo Attacks”, Arch of Disease in Childhood, vol 88, 2003, pp: 510-11.
۱۲٫ Fried MP, “The evaluation of dizziness in children” in: Laryngoscope, 90(9), Sep 1980, pp: 1548-60.
بخش دوم این مقاله: سرگیجه در کودکان (۲)

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل