حاملگی و آبله مرغان/دکتر معصومه (شیرین) اصغرنیا
بدست پزشكان گيل • 14 نوامبر 2010 • دسته: جراحی٬ زنان و زايمان٬ کلینیک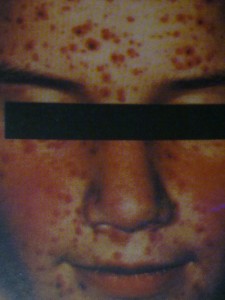 تکامل ایمنی سلولی و همورال جنین در هفتههای ۱۵-۹ حاملگی شروع میشود. پاسخ اولیهی جنین به عفونت بهصورت تولید ایمونوگلوبولین M (IgM) است و ایمنی غیرفعال با انتقال IgG مادری از طریق جفت ایجاد میگردد. در هفتهی ۱۶ حاملگی، این انتقال شروع به افزایش میکند و در هفتهی ۲۶ بارداری، غلظت آن در جنین و مادر به حد برابر میرسد.
تکامل ایمنی سلولی و همورال جنین در هفتههای ۱۵-۹ حاملگی شروع میشود. پاسخ اولیهی جنین به عفونت بهصورت تولید ایمونوگلوبولین M (IgM) است و ایمنی غیرفعال با انتقال IgG مادری از طریق جفت ایجاد میگردد. در هفتهی ۱۶ حاملگی، این انتقال شروع به افزایش میکند و در هفتهی ۲۶ بارداری، غلظت آن در جنین و مادر به حد برابر میرسد.
تشخیص عفونت نوزادی در مراحل اولیه، بهعلت عدم بروز نشانههای کلاسیک، دشوار است. در صورتی که جنین در رحم آلوده شده باشد، ممکن است در موقع تولد بدون هر گونه علت مشخص دچار ضعف، اسیدوز، ضعف در مکیدن، استفراغ، اتساع شکم، نارسایی تنفسی، خوابآلودگی و کاهش کل لکوسیتها و نوتروفیلها شود.
ویروسها ممکن است در مرحلهی ویرمی از طریق جفت به جنین دسترسی پیدا کنند. این ارگانیسمها ممکن است از پردههای آمنیون سالم نیز عبور کنند. پاره شدن زودرس پردهها، زایمان طول کشیده و دستکاریها خطر عفونت نوزادی را افزایش میدهد. عفونتهایی که کمتر از ۷۲ ساعت پس از تولد در نوزادان ایجاد میشوند، معمولاً ناشی از باکتریهای کسب شده از رحم یا در خلال زایمان هستند، در حالی که عفونتهایی که پس از این مدت رخ میدهند بهاحتمال زیاد پس از تولد کسب میشوند.
آبله مرغان
آبله مرغان یا واریسلا زوستر (Chiken pox) نوعی ویروس هرپس دارای DNA است که پس از عفونت اولیه بهصورت نهفته در گانگلیونهای ریشهی پشتی باقی میماند. این بیماری بسیار مسری است. بثورات از تنه شروع میشود و به صورت و انتهاها گسترش مییابد. ضایعات بهصورت پاپول قرمز رنگ که حدود نامنظمی پیدا میکنند (شبیه گلبرگ گل سرخ) شروع میشود و سپس وزیکول شفافی با دیوار نازک در سطح آنها ظاهر میشود (قطرهی شبنم) که این وزیکول نافدار و رنگ آن کدر میشود و به دلمه تبدیل میگردد. دلمهها پس از ۷ روز میریزند و معمولاً بدون برجا گذاشتن اسکار بهبود پیدا میکنند.
از دو روز پیش از ظهور بثورات تا زمانی که تمام ضایعات دلمه ببندند، بیماری مسری است.
اکثر بزرگسالان در دوران کودکی دچار عفونت آبله مرغان میشوند و در ۹۵ درصد آنان شواهد سرولوژیک ایمنی وجود دارد. در بزرگسالان عفونت آبله مرغان بسیار شدیدتر از کودکان است و ممکن است در دوران حاملگی شدیدتر باشد. عفونت اولیهی واریسلا ممکن است سالها بعد دوباره فعال و سبب «هرپس زوستر» یا «زونا» شود. زونا در بیماران مسن یا مبتلا به سرکوب ایمنی شایعتر است. البته شواهدی مبنی بر شدیدتر بودن زونا در زنان باردار وجود ندارد و همچنین شواهدی که نشان دهد زونا سبب ناهنجاری مادرزادی میشود، کم است.
عوارض جنینی آبله مرغان
ابتلای مادر در نیمهی اول حاملگی، از طریق انتقال عفونت از جفت، ممکن است سبب ناهنجاریهای مادرزادی شود. ناهنجاریها شامل کوریورتینیت، آتروفی قشر مغز، هیدرونفروز و نقایص جلدی و استخوانی پا است. بیشترین خطر بین هفتههای ۱۳ و ۲۰ حاملگی دیده میشود و طی این مدت، فقط ۲ درصد از جنینها شواهد واریسلای مادرزادی را خواهند داشت. در یک مطالعه در عفونت مادری پیش از هفتهی ۱۳ بارداری، تنها ۴/۰ درصد از نوزادان دچار واریسلای مادرزادی شدند.
تماس جنین با عفونت در اواخر حاملگی، فقط با ضایعات مادرزادی واریسلا در ارتباط است. تماس جنین با ویروس درست پیش از زایمان یا طی زایمان (پیش از تشکیل آنتیبادی مادری) تهدیدی جدی برای نوزادان محسوب میشود.
دورهی نهفتگی واریسلا کمتر از دو هفته است و در بعضی از موارد نوزاد دچار بیماری منتشر احشایی و بیماری سیستم عصبی مرکزی میشود که معمولاً کشنده است.
عوارض در فرد مبتلا
شایعترین عارضه در افراد سالم پنومونی و در مبتلایان به اختلال ایمنی، هپاتیت است. شایعترین عارضهی نورولوژیک، آتاکسی ثانویه به التهاب مخچه است.
تشخیص
تشخیص با کشت یا اسمیر Tzanck و آزمایش ایمونوفلورسانس مستقیم است.
پیشگیری
اگر ابتلای مادر در عرض پنج روز پیش یا پس از زایمان شروع شده باشد، ایمونوگلوبولین واریسلا زوستر (VZIG) باید به نوزاد تجویز شود. در صورتی که نوزاد پیش یا پس از این محدودهی زمانی با عوامل عفونی تماس یابد، بهدلیل وجود آنتیبادیهای مادری مصون میماند و میزان مرگومیر پریناتال ناچیز است.
در افراد مستعد که با عفونت مواجه شدهاند، بهشرطی که کمتر از ۹۶ ساعت از تماس با ویروس گذشته باشد، میتوان ایمونوگلوبولین واریسلا زوستر را تجویز کرد که باعث پیشگیری یا تضعیف عفونت واریسلا میگردد.
VZIG برای بزرگسالان مستعد و دارای نقص ایمنی و زنان حاملهی مستعد توصیه میشود. بهدلیل مصون بودن ۹۰-۸۰ درصد بزرگسالان در اثر ابتلای قبلی به عفونت علامتدار یا بدون علامت، پیش از تجویز باید تست آنتیبادی با ELISA یا تست آنتیبادی فلورسنت علیه آنتیژن غشایی (FAMA) انجام شود.
واکسن ویروس زندهی ضعیف شده (Varivau) در نوجوانان و بزرگسالان که فاقد سابقهی ابتلا هستند دو دوز با فاصلهی ۸-۴ هفته توصیه میشود. این واکسن در ۹۷ درصد موارد موفقیتآمیز است ولی برای زنان باردار توصیه نمیشود. با وجود این، در بررسیهای انجام شده در زنان باردار که واکسن تجویز شده بود، هیچ موردی از سندروم مادرزادی واریسلا دیده نشد. ویروس واکسن در شیر مادر ترشح نمیشود، بنابراین واکسیناسیون پس از زایمان معنی ندارد.
درمان
کودکان سالم و بیماران حامله با واریسلای بدون عارضه نیاز به درمان ندارند.
در بزرگسالان مبتلا به واریسلای بدون عارضه (غیرباردار) میتوان آسیکلوویر خوراکی (Kg/mg 20) تجویز کرد بهشرطی که ظرف ۲۴ ساعت از ظهور بثورات شروع شود و پس از آن هیچ ارزشی ندارد. بیماران باردار مبتلا به عوارض واریسلا باید تحت درمان وریدی آسیکلوویر (TDS/Kg/mg 10) یا والاسیکلوویر (TDS /gr 1) یا فامسیکلوویر (TDS/mg 500) بهمدت ۷ روز قرار گیرند.
دکتر شیرین (معصومه) اصغرنیا
جراح و متخصص زنان، زایمان و نازایی
استادیار و مدیرگروه مامایی دانشگاه آزاد اسلامی واحد رشت
نشانی: رشت، چهارراه میکاییل، ابتدای خیابان مطهری، ساختمان مهر، تلفن: ۳۲۳۳۲۴۹

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
