اقدامات اولیهی تشخیصی- درمانی در سنگهای کلیوی (۱)/ ترجمه: دکتر رقیه حجفروش- دکتر سیدمحمد محمدی
بدست پزشكان گيل • 26 نوامبر 2011 • دسته: جراحی٬ جراحی کلیه و مجاری ادرار (ارولوژی)٬ کلینیکتشخیص و اقدامات درمانی اولیهی سنگهای ادراری در سالهای اخیر پیشرفت قابل ملاحظهای داشته است. استفاده از سیتی اسکن بدون مادهی حاجب در بیماران مشکوک به کولیک کلیه پیشرفت اساسی بوده است. حساسیت بالا و اختصاصی بودن سیتی اسکن مارپیچ اجازه میدهد تا سنگهای ادراری بدون اثرات بالقوه مضر مادهی حاجب بهطور قطعی تشخیص داده شود. اقدامات درمانی اولیه بر پایهی سه مفهوم کلیوی است: ۱٫ تشخیص نیاز به مشاورهی اورژانس اورولوژی، ۲٫ کنترل مناسب و موثر درد بیمار با استفاده از داروهای مخدر و NSAID، ۳٫ درک تاثیر مکان و اندازهی سنگ بر اقدامات اورولوژیک نهایی. در این مقاله مفاهیم فوق با هدف فراهم آوردن ابزار مناسب برای کاربرد پزشکان خانواده در درمانگاه یا بخش اورژانس مورد بحث قرار خواهد گرفت.
سنگهای ادراری از جمله مشکلاتی است که پزشکان از زمان بقراط با آن روبهرو بوده و بسیاری از پزشکان خانواده تجارب زیادی در ادارهی درمان بالینی آن دارند. پیشرفت تکنولوژی در سالهای اخیر تشخیص بیماریهای ناشی از سنگ را تسهیل کرده است، در نتیجه پزشکان میتوانند آن را سریعتر تشخیص دهند و از آن مهمتر ظرف چند دقیقه تشخیص سنگ را از سایر بیماریها افتراق دهند. اقدامات درمانی سنگ کلیه نیز بهخوبی مشخص شده است. اندیکاسیونهای واضح برای ارجاع به اورولوژیست بر پایهی تشخیص موارد محدود اورژانس و نیز درک کامل از چگونگی تشکیل و پیشرفت سنگهای کلیوی است.
اپیدمیولوژی شیوع سنگ ادراری تقریباً ۲ تا ۳ درصد در جمعیت عادی است و تخمین زده میشود خطر تشکیل سنگ کلیه در طول عمر، برای هر فرد سفیدپوست حدود ۱۲ درصد باشد. تقریباً ۵۰ درصد بیماران با سنگ ادراری قبلی ظرف ۱۰ سال آینده دچار عود میشوند. بیماری ناشی از سنگ ۲ تا ۳ برابر در زنان نسبت به مردان شایعتر است. غالباً در افراد سنین میانه نسبت به افراد مسنتر بیشتر رخ میدهد و نیز در افراد مسن نسبت به کودکان شایعتر است. سفیدپوستان نسبت به آسیاییها بیشتر مبتلا میشوند و آسیاییها بیشتر از سیاهپوستان. علاوه بر این، سنگهای ادراری در نواحی گرم و خشک نسبت به نواحی معتدل بیشتر دیده میشود. کاهش جذب مایعات و متعاقباً افزایش غلظت ادرار یکی از مهمترین عوامل موثر در تشکیل سنگ است. داروهای خاص مثل تریامترن، ایندیناویر و استازولامید نیز مرتبط با بروز سنگ هستند. اگزالات رژیم غذایی یکی دیگر از علتهای ممکن است، اما نقش کلسیم غذایی کمتر روشن است و محدودیت کلسیم رژیم غذایی مدتهاست که دیگر پیشنهاد نمیشود.
تظاهرات بالینی و تشخیصهای افتراقی سنگهای ادراری باید در تشخیص افتراقی دردهای شکمی قرار گیرد. تظاهر کلاسیک کولیک کلیه شامل درد بسیار شدید یکطرفهی ناحیهی فلانک (پهلو) یا درد بخش پایین شکم با شروع ناگهانی است که هیچ علت دیگری ندارد و با تغییر وضعیت یا مصرف مسکنهای غیرمخدر بهبود نمییابد. بهغیر از تهوع و استفراغ ثانویه به تحریک شبکهی سلیاک، معمولاً نشانههای گوارشی (معدهای– رودهای) وجود ندارد. درد کولیک کلیه اغلب بهصورت درد مبهم ناحیهی فلانک شروع میشود و معمولاً بیماران به درد بیتوجه هستند تا اینکه خود را بهصورت امواجی از درد شدید نشان دهد. اعتقاد عام بر این است که سنگ باید حداقل انسداد نسبی در حالب ایجاد کند تا باعث درد شود. درد عموماً به پایین شکم و کشالهی ران تیر میکشد. هنگامی که سنگ شروع به پایین رفتن در حالب میکند، درد تمایل دارد که به سمت پایینتر و داخلتر مهاجرت کند (جدول ۱). 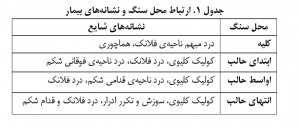 سنگهای ناحیهی تحتانی (انتهایی) حالب ممکن است خود را با حساسیت مثانه، تکرر یا سوزش ادرار و درد تیرکشنده به نوک آلت تناسلی آقایان یا ناحیهی لابیا و وولو (ناحیهی تناسلی) خانمها نشان دهد. گرچه بهطور فزایندهای با بیماران بیعلامت دچار سنگ روبهرو میشویم که سنگ آنها بهطور اتفاقی (تصادفی) در مطالعات تصویربرداری یا در ارزیابی خونادراریهای آزمایشگاهی (میکروهماچوری) یافت میشود. نشانههای شبیه به کولیک کلیوی در شرایط غیر از وجود سنگ هم یافت میشود. در زنان مشکلات و بیماریهای زنان (ژنیکولوژی) که باید در نظر گرفته شود شامل پیچخوردگی (تورشن) تخمدان، کیست تخمدان و حاملگیهای نابهجاست. در مردان نشانههای مشکلات مربوط به بیضه مثل تومور، اپیدیدیمیت و التهاب پروستات ممکن است نشانههای سنگهای انتهای حالب را تقلید کند. سایر دلایل دردهای شکمی مثل آپاندیسیت، کولهسیستیت، دیورتیکولیت، کولیتها، فتق یا حتی آنوریسمهای شریانی ممکن است ناراحتیهای مشابه ایجاد کند. همچنین ضایعات اورولوژیک که نشانههای سنگ کلیه را تقلید میکند شامل انسداد مادرزادی حالب به لگنچه، تومورهای کلیه یا حالب و سایر دلایل انسداد حالب است.
سنگهای ناحیهی تحتانی (انتهایی) حالب ممکن است خود را با حساسیت مثانه، تکرر یا سوزش ادرار و درد تیرکشنده به نوک آلت تناسلی آقایان یا ناحیهی لابیا و وولو (ناحیهی تناسلی) خانمها نشان دهد. گرچه بهطور فزایندهای با بیماران بیعلامت دچار سنگ روبهرو میشویم که سنگ آنها بهطور اتفاقی (تصادفی) در مطالعات تصویربرداری یا در ارزیابی خونادراریهای آزمایشگاهی (میکروهماچوری) یافت میشود. نشانههای شبیه به کولیک کلیوی در شرایط غیر از وجود سنگ هم یافت میشود. در زنان مشکلات و بیماریهای زنان (ژنیکولوژی) که باید در نظر گرفته شود شامل پیچخوردگی (تورشن) تخمدان، کیست تخمدان و حاملگیهای نابهجاست. در مردان نشانههای مشکلات مربوط به بیضه مثل تومور، اپیدیدیمیت و التهاب پروستات ممکن است نشانههای سنگهای انتهای حالب را تقلید کند. سایر دلایل دردهای شکمی مثل آپاندیسیت، کولهسیستیت، دیورتیکولیت، کولیتها، فتق یا حتی آنوریسمهای شریانی ممکن است ناراحتیهای مشابه ایجاد کند. همچنین ضایعات اورولوژیک که نشانههای سنگ کلیه را تقلید میکند شامل انسداد مادرزادی حالب به لگنچه، تومورهای کلیه یا حالب و سایر دلایل انسداد حالب است.
تایید تشخیص تشخیص سنگهای مجاری ادراری با تمرکز بر شرححال آغاز میشود. موارد کلیدی در تاریخچه سابقهی قبلی سنگ در خود بیمار یا خانواده، دورهی علایم و سیر تدریجی نشانههای بالینی و نیز علایم یا نشانههای عفونت منتشر (سپسیس) است. معاینهی بالینی غالباً برای رد کردن بیماریهای نورولوژیک ارزشمند است. آزمایش کامل ادرار باید در تمام بیماران مشکوک به سنگ انجام شود. بهغیر از هماچوری میکروسکوپی تیپیک، یافتهی بالینی مهم و قابل توجه PH ادرار و حضور کریستال در ادرار است که میتواند به تشخیص تشکیل سنگ کمک کند. بیماران با سنگهای اسید اوریکی معمولاً ادرار اسیدی و آنهایی که تشکیل سنگ آنها ناشی از عفونت است، ادرار قلیایی دارند. شناسایی باکتری در ادرار، در برنامهریزی برای درمان مهم است و کشت ادرار باید بهطور معمول انجام شود. شناسایی پیوری محدود، یک پاسخ نسبتاً رایج به تحریک ناشی از سنگ است و در فقدان باکتریوری، عمدتاً نشانهای برای همراهی همزمان عفونت مجاری ادراری نخواهد بود. 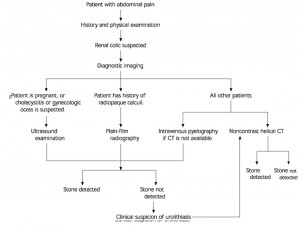 بهعلت تظاهرات متفاوت کولیک کلیوی و تشخیص افتراقی وسیع آن، یک راه شناسایی قدم به قدم تشخیص مفید خواهد بود (تصویر ۱). سنگهای علامتدار لزوماً خود را بهصورت درد شکمی نشان میدهند. کولیک کلیوی ممکن است بر پایهی تاریخچه و آزمایش بالینی مورد شک واقع شود، اما تصویربرداری تشخیصی برای رد یا تایید سنگهای ادراری ضروری است. چندین روش تصویربرداری در دسترس است که هر کدام مزایا، معایب و محدودیتهای خود را دارند (جدول ۲).
بهعلت تظاهرات متفاوت کولیک کلیوی و تشخیص افتراقی وسیع آن، یک راه شناسایی قدم به قدم تشخیص مفید خواهد بود (تصویر ۱). سنگهای علامتدار لزوماً خود را بهصورت درد شکمی نشان میدهند. کولیک کلیوی ممکن است بر پایهی تاریخچه و آزمایش بالینی مورد شک واقع شود، اما تصویربرداری تشخیصی برای رد یا تایید سنگهای ادراری ضروری است. چندین روش تصویربرداری در دسترس است که هر کدام مزایا، معایب و محدودیتهای خود را دارند (جدول ۲).
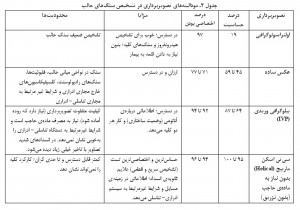 سونوگرافی شکم سونوگرافی شکمی استفادهی محدودی در تشخیص و ارزیابی سنگ کلیه دارد. اگرچه سونوگرافی ساده در دسترس است، بهآسانی انجام میشود و به سنگ کلیه حساس است، اما حقیقتاً نسبت به سنگهای حالب نابیناست (حساسیت ۱۹ درصد). از طرفی سنگهای حالب نیز نسبت به سنگ کلیه کمتر احتمال دارد که علامتدار باشند. با اینهمه اگر سنگ حالب با سونوگرافی دیده شود، یافتهی کاملاً قابل استنادی است (اختصاصی بودن ۹۷ درصد). سونوگرافی نسبت به تشخیص هیدرونفروز که ممکن است یک تظاهر انسداد حالب باشد، بسیار حساس است، اما مکرراً در تشخیص سطح یا نوع انسداد محدودیت دارد. سونوگرافی همچنین در ارزیابی فرایندهای پارانشیمی کلیه که ممکن است درد کولیک کلیوی را تقلید کند، مفید است. سونوگرافی از جمله روشهای تشخیصی تصویربرداری است که برای ارزیابی دردهای بیماریهای زنان که در خانمها در سنین باروری شایعتر از سنگ کلیه است، ترجیح داده میشود.
سونوگرافی شکم سونوگرافی شکمی استفادهی محدودی در تشخیص و ارزیابی سنگ کلیه دارد. اگرچه سونوگرافی ساده در دسترس است، بهآسانی انجام میشود و به سنگ کلیه حساس است، اما حقیقتاً نسبت به سنگهای حالب نابیناست (حساسیت ۱۹ درصد). از طرفی سنگهای حالب نیز نسبت به سنگ کلیه کمتر احتمال دارد که علامتدار باشند. با اینهمه اگر سنگ حالب با سونوگرافی دیده شود، یافتهی کاملاً قابل استنادی است (اختصاصی بودن ۹۷ درصد). سونوگرافی نسبت به تشخیص هیدرونفروز که ممکن است یک تظاهر انسداد حالب باشد، بسیار حساس است، اما مکرراً در تشخیص سطح یا نوع انسداد محدودیت دارد. سونوگرافی همچنین در ارزیابی فرایندهای پارانشیمی کلیه که ممکن است درد کولیک کلیوی را تقلید کند، مفید است. سونوگرافی از جمله روشهای تشخیصی تصویربرداری است که برای ارزیابی دردهای بیماریهای زنان که در خانمها در سنین باروری شایعتر از سنگ کلیه است، ترجیح داده میشود.
رادیوگرافی ساده رادیوگرافی سادهی کلیهها، حالب و مثانه (KUB) ممکن است برای استناد به اندازه و مکان سنگهای رادیواپک (حاجب) مجاری ادراری کافی باشد. سنگهایی که حاوی کلسیم هستند مثل سنگ کلسیم اگزالات و کلسیم فسفات توسط رادیوگرافی آسانتر تشخیص داده میشوند. تشخیص سنگهای با اپسیتهی کمتر مثل سنگهای خالص اسید اوریکی و سنگهای تشکیل شده از فسفات آمونیم منیزیم و سیستین ممکن است در KUB سخت یا حتی غیرممکن باشد. متاسفانه حتی سنگهای رادیواپک هم مکرراً بهعلت وجود گاز روده یا مدفوع خوب شناسایی نمیشوند و سنگهای حالب نیز با استخوان لگن یا زواید افقی دندهها همپوشانی دارند و بنابراین گاه بهطور ویژه تشخیص آنها سخت میشود. علاوه بر این، رادیواپسیتههای خارج دستگاه ادراری مثل گرههای لنفاوی کلسیفیهی مزانتر، سنگ صفرا، فلبولیت (وریدهای لگنی کلسیفیه) و مدفوع ممکن است بهعنوان سنگ دچار اختلال تفسیر شوند. اگرچه بهنظر میرسد ۹۰ درصد سنگهای ادراری رادیواپک باشند، حساسیت و اختصاصی بودن KUB بهتنهایی ضعیف است (حساسیت ۴۵ تا ۵۹ درصد و اختصاصی بودن ۷۱ تا ۷۷ درصد). عکسهای KUB در ارزیابی اولیهی بیمارانی شناخته شدهی مبتلا به سنگ و در پیگیری بیمارانی که سنگهای رادیواپک دارند، مفید است.
پیلوگرافی وریدی (IVP) IVP بهعنوان روش استاندارد تصویربرداری برای سنگهای مجاری ادراری در نظر گرفته میشود. این روش اطلاعات مفیدی دربارهی سنگ (اندازه، محل قرارگیری و دانسیتهی آن در رادیوگرافی)، محیط آن (آناتومی کالیس، درجهی انسداد) و همچنین دستگاه کلیوی طرف مقابل (از نظر کارکرد و ناهنجاریها) میدهد. IVP در دسترس است و تفسیر آن نیز بهخوبی استاندارد شده است. با این روش تشخیصی تصویربرداری، سنگ حالب بهآسانی از رادیواپسیتههای غیرادراری تشخیص داده میشود. صحت IVP میتواند با آمادهسازی مناسب روده افزایش یابد و با خوب هیدراته کردن بیمار نیز میتوان از عوارض کلیوی مادهی حاجب کاست. متاسفانه این قدمهای آمادهسازی نیاز به وقت کافی دارد و غالباً زمانی که بیمار در شرایط اورژانس مراجعه کند، نمیتواند انجام شود. در مقایسه با KUB و سونوگرافی شکمی برای تشخیص سنگهای کلیه، IVPحساسیت (۶۴ تا ۸۷ درصد) و اختصاصی بودن (۹۲ تا ۹۴ درصد) بیشتری دارد. با اینهمه این روش میتواند در تشخیص سنگهای غیرانسدادی رادیولوسنت که ممکن است همیشه یک اختلال پر شدن (Filling defect) ایجاد نکند، بهاشتباه افتد. بهعلاوه در بیماران با درجهی بالای انسداد حتی عکس گرفتنهای طولانی بعد از ۱۲ تا ۲۴ ساعت هم ممکن است بهعلت غلظت ناکافی ماده حاجب سطح انسداد را نشان ندهد. مادهی حاجب مصرفی در IVP بالقوه دارای عوارض نامطلوب دارویی است. مهمترین عارضهی آن نفروتوکسیسیتهی ثابت شدهی آن است. سطح کراتینین سرم پیش از تجویز مادهی حاجب باید اندازهگیری شود. اگرچه سطح کراتینین بالای mg/dl 5/1 یک کنترااندیکاسیون مطلق نیست، اما خطرات و فواید مصرف مادهی حاجب بهویژه در بیماران مبتلا به دیابت، بیماریهای قلبی- عروقی یا بیماران مبتلا به مولتیپل میلوما باید بهدقت سنجیده شود. این خطرات ممکن است با تجویز مایع کافی به بیمار، تقلیل میزان مادهی حاجب تزریقی و افزایش فاصلهی زمانی با تجویز مادهی حاجب بعدی کاهش یابد. با اینهمه بهتر است زمانی که میتوانیم با انتخاب روش تصویربرداری دیگری اطلاعاتی برابر بهدست آوریم از مصرف مادهی حاجب اجتناب کنیم. نقش مواد حاجب غیریونی در حال تکامل است. مصرف این مواد ممکن است واکنشهایی چون تهوع، گرگرفتگی و برادیکاردی را کاهش دهد، اما هیچ شواهدی از کاهش واکنش آنافیلاکتیک یا نفروتوکسیسیته با آنها وجود ندارد. مواردی از اسیدوز متابولیک کشنده متعاقب استفاده از مواد حاجب داخل وریدی در بیماران دیابتی مبتلا به نارسایی کلیه که قرص متفورمین هم مصرف میکنند گزارش شده است. مکانیسم اصلی این واکنش شامل اختلال ترشح کلیوی متفورمین بهعلت نفروتوکسیسیتهی ناشی از مادهی حاجب است که باعث میشود سطح سرمی متفورمین بالا برود. توصیهی رایج FDA این است که مصرف متفورمین پیش از مصرف مادهی حاجب قطع شود و بعد از ۴۸ ساعت از انجام رادیوگرافی دوباره ادامه یابد. درمان مجدد با متفورمین فقط زمانی توصیه میشود که کارکرد کلیه دوباره ارزیابی شود و نرمال باشد.
Ref: Ref: aafp.org
دکتر رقیه حجفروش نشانی: رشت، چهارراه گلسار، ساختمان پزشکان نصر، کلینیک سرپایی درمان و بازتوانی اعتیاد هدیهی سلامت، تلفن: ۷۲۲۲۷۱۲ دکتر سیدمحمد محمدی نشانی: رشت، خیابان تختی، نبش کوچهی گلستان، کلینیک بستری درمان و بازتوانی اعتیاد رویش سبز، تلفن: ۷۲۲۷۲۷۱

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
