گفتوگو با دکتر حسین همتی/ واریس اندام تحتانی/ گفتوگو: دکتر رقیه حجفروش
بدست پزشكان گيل • 26 نوامبر 2011 • دسته: تیتر اول٬ گفتوگو٬ گفتوگوی بالینیدر این شماره از گفتوگوهای پزشکی، با دکتر حسین همتی، فوق تخصص جراحی عروق و استادیار دانشگاه علوم پزشکی گیلان دربارهی تشخیص و پیگیری بیماریهای مربوط به وریدهای سطحی اندام تحتانی و بهطور عمده «واریس» این اندام گفتوگو کردهایم؛ با سپاس از ایشان، منتظر پیشنهادها، نظرات و انتقادهای شما (دربارهی انتخاب میهمان هر شماره، موضوع گفتوگو، پرسشهای قابل طرح، کیفیت هر یک از گفتوگوهای منتشر شده و…) هستیم.  آقای دکتر با تشکر از حضور شما در این گفتوگو، بحث امروز دربارهی بیماریهای مربوط به وریدهای سطحی اندام تحتانی است. ابتدا بهعنوان مقدمه اگر در مورد اهمیت و شیوع این بیماریها صحبتی دارید، بفرمایید. با تشکر متقابل، وریدهای اندام تحتانی را به سه گروه سطحی، عمقی و پرفوران تقسیم میکنند. خون برگشتی بهسوی قلب بهصورت طبیعی از وریدهای سطحی و وریدهای پرفوران بهسمت وریدهای عمقی و سپس قلب جریان دارد. بیماریهای وریدی هم به دو دستهی بیماری ورید عمقی و سطحی تقسیم میشود که این دومی موضوع بحث امروز ماست. از زمانی که انسان راه رفتن روی دو پا را آغاز کرد، با توجه به اینکه نسبت به حیوانات مسیر طولانیتری بین پا و قلب وجود دارد، این مسیر طولانی در بازگشت خون به قلب ایجاد اشکال کرده است. با توجه به جاذبهی زمین و از آنجایی که مکانیسم بازگشت خون در وریدها برخلاف گردش خون شریانی از پمپ قلب کمک زیادی نمیگیرد، فاصلهی بین پا و قلب سبب بالا رفتن فشار و اختلال در برگشت خون وریدی و تجمع خون در اندام تحتانی، گشاد شدن رگها و عارضهای به اسم «واریس» میشود. در کل واریس یکی از بیماریهای بسیار شایعی است که در جامعه با آن مواجه هستیم. در کشورهایی که روشهای بررسی و آمار دقیق دارند، آمار بین ۱۰ تا ۴۵ درصد جمعیت بالغین گزارش شده است. واریس بیماری کشندهای نیست ولی بیماری آزارندهای است که معمولاً از نظرها دور میماند، چرا که در ابتدا فقط با احساس خستگی و کاهش توان کار بروز میکند و نهایتاً در موارد خیلی شدید خود را بهصورت پیگمانتاسیون و زخم نشان میدهد. غیر از هزینههایی که درمان مستقیم واریس دارد (که در آمریکا بیش از یک میلیارد دلار در سال برآورد میشود) هزینههای غیرمستقیم آن بهصورت کاهش توان کاری بیماران و ضرر اقتصادی منفی قابل توجه است. یعنی واریس توان کاری کارمند، کارگر و… را کاهش میدهد و شخص نمیتواند با حداکثر توان و بهصورت ایدهآل کار کند. این نوع ضرر اقتصادی در اثر کاهش توانمندی افراد هنوز قابل محاسبه نیست. البته این بیماری غیر از آنکه از نظر توان کاری مشکلات ایجاد میکند، باعث اشکالات زیبایی در اندامها هم میشود و بههرحال شاید یکی از مهمترین دلایل مراجعهی بیماران به پزشک، حداقل در خانمها، مشکلات زیبایی است. با این اوصاف، ما با حجم وسیعی از بیماری در جامعه روبهرو هستیم که در بسیاری از مواقع بیماری حالت مخفی دارد و به آن توجه نمیشود. بعد از مقدمهی کاملتان، بهعنوان سوال اول لطفاً در رابطه با علایم بالینی واریس توضیح بیشتری بفرمایید. واریس علایم مختلفی دارد که شایعترین آن همان تغییر شکل ظاهری و زیبایی اندام است که رگهای برجسته و پیچ در پیچ در سطوح مختلف از تلانژکتازیهای زیرپوستی گرفته تا رگهای برجسته و متسع در سافن کوچک و بزرگ در اندامها دیده میشود. نشانهی دیگر در این بیماران وجود درد و خستگی است. نکتهی خیلی مهم این است که درد مرتبط با واریس اگر با فلبیت همراه نباشد، مبهم و بهصورت سنگینی پا است. خیلی از بیماران با دردهای عضلانی- اسکلتی ناشی از آرتروز مراجعه میکنند. همانگونه که گفته شد، چون واریس بیماری شایع است، با دیدن چند رگ متسع و واریسی علایم به واریس نسبت داده میشود و بیمار انتظار دارد که با درمان واریس علایم او هم برطرف شود. پس بهتر است در ابتدا این سوءتفاهم برطرف شود که هر بیماری که بههمراه واریس درد پا دارد لزوماً درد مربوط به واریس نیست. چون خیلی مهم است که انتظار بیمار را از درمان از همان ابتدا مشخص کنیم. اگر بیمار انتظار دارد که با درمان واریس کلیهی علایمش برطرف شود و هزینه کند و همهی دردهای او خوب نشود ممکن است اعتمادش را به پزشک از دست بدهد. خیلی مواقع دیده میشود که همکاران بیماری را برای درمان واریس ارجاع دادهاند که بهطور واضح مشکلات مربوط به دیسک کمر یا مفاصل دارد و چند رگ واریسی هم دیده میشود. علامت دیگر ورم اندام تحتانی است که خصوصیات خاصی دارد. تورم معمولاً صبح که بیمار از خواب بیدار میشود حداقل است و در طول روز که فرد میایستد و کارها را انجام میدهد، افزایش مییابد و در ساعات عصر و شب به حداکثر اندازهی خود میرسد. نکتهی دیگر این است که ورم واریسی معمولاً پشت پا و انگشتان را درگیر نمیکند؛ از مچ پا به بالاست. همین به افتراق ورمهای لنفاوی از ورمهای واریسی کمک میکند. واریس اگر پیشرفت کند علامت بعدی این است که هموسیدرین زیر پوست رسوب میکند و پیگمانتاسیونهای دایمی ایجاد میکند. اگر خیلی بیتوجهی شود و بیماری پیشرفت کند واریس شدید میشود و بهصورت خارش و اگزما و در نهایت زخمهای وریدی خود را نشان میدهد که درجهی شدید بیماری است. برای درمان بیشترین معضل را با این گروه داریم که به واریس توجه نکرده و دچار اولسرهای واریسی شدهاند. ممکن است خود واریس دچار فلبیت سطحی و التهاب شود که خیلی شبیه سلولیت و عفونتهای پوستی است ولی علت آن لخته در وریدهای واریسی است. گاهی وقتها هم آنقدر این رگها بزرگ و متسع میشوند که پوست را تخریب میکنند و باعث خونریزی میشوند. خیلی از بیماران در مرحلهی پیشرفته پوستشان نازک است و روی ورید باز میشود و خونریزی میکند. لطفاً در رابطه با اتیولوژی واریس توضیح بفرمایید. در رابطه با اتیولوِژی، باید ابتدا پاتوفیزیولوژی را در نظر بگیریم: یعنی افزایش فشار وریدی و دیلاتاسیون. اما دو علت کاملاً شناخته شده برای واریس داریم که معمولاً هم به آن توجه نمیشود. مهمترین علت ارث که نقش آن در بروز واریس کاملاً مشخص است. نکتهی دوم سابقهی ترومبوفلبیت و ترومبوز ورید عمقی (DVT) قبلی است که زمینهی بروز واریس را فراهم میکند. یعنی حدود ۲۰ درصد بیماران که به DVT مبتلا میشوند، حتی اگر درمان صحیح هم انجام شود، دچار واریس میشوند. سایر علل مثل ایستادنهای طولانی، حاملگیهای مکرر، قد بلند، وضعیت هورمونی خانمها، زور زدنهای مکرر شکمی مثلاً در افرادی که یبوست طولانی دارند، چاقی و تحرک کم افراد در زندگی شهری همه باعث تشدید و زمینهساز واریس میشوند. اما دو علت اول در راس همه است. آیا ابتلا به واریس سن خاصی دارد؟ به نکتهی خوبی اشاره کردید. واریس یک فرآیند تخریبی رو به جلو است. بنابراین هر چه زمان بیشتر بگذرد، میزان بروز علایم واریس بیشتر میشود. بنابراین کسی که زمینهی ژنتیکی و ارثی دارد در سن ۲۰ یا ۲۵ سالگی کمتر علایم و شواهد واریس دارد تا سنین بالاتر. در واقع میتوان گفت بیماری سنین میانسالی است تا بیماری جوانان، و در خانمها شایعتر است؟ بله، بیماری از سنین جوانی شروع میشود و در سنین میانسالی اگر درمان نشود علایم به حداکثر شدت میرسد. آیا داروی خاصی میتواند زمینهی بروز واریس را فراهم کند؟ داروهای هورمونی، قرصهای ضد حاملگی (OCP)، استروژن و پروژسترون در بروز واریس نقش دارد. کورتیکواستروئیدها چطور؟ نه، بهطور مستقیم بررسی نشده است. و دربارهی سیگار؟ اگرچه در بیماریهای عروقی همهجا رد پای سیگار هست، دربارهی واریس هنوز سیگار را بهطور مستقیم متهم نکردهاند! چه بیماریهای همراهی در تشدید یا بروز واریس نقش دارند؟ دو گروه از بیماریهای همراه در این دسته هستند: یک دسته بیماریهای نورولوژیکی که باعث تحرک کمتر افراد شود یا فلجهای عضلانی ایجاد کند که با از بین رفتن پمپ عضلانی پا، فرد نتواند از مکانیسم برگشت خون توسط پمپ عضلات ساق استفاده کند. دستهی دوم بیماریهای قلبی، سرکوب کنندهی ایمنی (ایمونوساپرسیو) و سوءتغذیه است که در بهبود زخمها و عوارض واریسها مشکل ایجاد میکند و بهبود را با تاخیر و اختلال کامل مواجه میکند.
آقای دکتر با تشکر از حضور شما در این گفتوگو، بحث امروز دربارهی بیماریهای مربوط به وریدهای سطحی اندام تحتانی است. ابتدا بهعنوان مقدمه اگر در مورد اهمیت و شیوع این بیماریها صحبتی دارید، بفرمایید. با تشکر متقابل، وریدهای اندام تحتانی را به سه گروه سطحی، عمقی و پرفوران تقسیم میکنند. خون برگشتی بهسوی قلب بهصورت طبیعی از وریدهای سطحی و وریدهای پرفوران بهسمت وریدهای عمقی و سپس قلب جریان دارد. بیماریهای وریدی هم به دو دستهی بیماری ورید عمقی و سطحی تقسیم میشود که این دومی موضوع بحث امروز ماست. از زمانی که انسان راه رفتن روی دو پا را آغاز کرد، با توجه به اینکه نسبت به حیوانات مسیر طولانیتری بین پا و قلب وجود دارد، این مسیر طولانی در بازگشت خون به قلب ایجاد اشکال کرده است. با توجه به جاذبهی زمین و از آنجایی که مکانیسم بازگشت خون در وریدها برخلاف گردش خون شریانی از پمپ قلب کمک زیادی نمیگیرد، فاصلهی بین پا و قلب سبب بالا رفتن فشار و اختلال در برگشت خون وریدی و تجمع خون در اندام تحتانی، گشاد شدن رگها و عارضهای به اسم «واریس» میشود. در کل واریس یکی از بیماریهای بسیار شایعی است که در جامعه با آن مواجه هستیم. در کشورهایی که روشهای بررسی و آمار دقیق دارند، آمار بین ۱۰ تا ۴۵ درصد جمعیت بالغین گزارش شده است. واریس بیماری کشندهای نیست ولی بیماری آزارندهای است که معمولاً از نظرها دور میماند، چرا که در ابتدا فقط با احساس خستگی و کاهش توان کار بروز میکند و نهایتاً در موارد خیلی شدید خود را بهصورت پیگمانتاسیون و زخم نشان میدهد. غیر از هزینههایی که درمان مستقیم واریس دارد (که در آمریکا بیش از یک میلیارد دلار در سال برآورد میشود) هزینههای غیرمستقیم آن بهصورت کاهش توان کاری بیماران و ضرر اقتصادی منفی قابل توجه است. یعنی واریس توان کاری کارمند، کارگر و… را کاهش میدهد و شخص نمیتواند با حداکثر توان و بهصورت ایدهآل کار کند. این نوع ضرر اقتصادی در اثر کاهش توانمندی افراد هنوز قابل محاسبه نیست. البته این بیماری غیر از آنکه از نظر توان کاری مشکلات ایجاد میکند، باعث اشکالات زیبایی در اندامها هم میشود و بههرحال شاید یکی از مهمترین دلایل مراجعهی بیماران به پزشک، حداقل در خانمها، مشکلات زیبایی است. با این اوصاف، ما با حجم وسیعی از بیماری در جامعه روبهرو هستیم که در بسیاری از مواقع بیماری حالت مخفی دارد و به آن توجه نمیشود. بعد از مقدمهی کاملتان، بهعنوان سوال اول لطفاً در رابطه با علایم بالینی واریس توضیح بیشتری بفرمایید. واریس علایم مختلفی دارد که شایعترین آن همان تغییر شکل ظاهری و زیبایی اندام است که رگهای برجسته و پیچ در پیچ در سطوح مختلف از تلانژکتازیهای زیرپوستی گرفته تا رگهای برجسته و متسع در سافن کوچک و بزرگ در اندامها دیده میشود. نشانهی دیگر در این بیماران وجود درد و خستگی است. نکتهی خیلی مهم این است که درد مرتبط با واریس اگر با فلبیت همراه نباشد، مبهم و بهصورت سنگینی پا است. خیلی از بیماران با دردهای عضلانی- اسکلتی ناشی از آرتروز مراجعه میکنند. همانگونه که گفته شد، چون واریس بیماری شایع است، با دیدن چند رگ متسع و واریسی علایم به واریس نسبت داده میشود و بیمار انتظار دارد که با درمان واریس علایم او هم برطرف شود. پس بهتر است در ابتدا این سوءتفاهم برطرف شود که هر بیماری که بههمراه واریس درد پا دارد لزوماً درد مربوط به واریس نیست. چون خیلی مهم است که انتظار بیمار را از درمان از همان ابتدا مشخص کنیم. اگر بیمار انتظار دارد که با درمان واریس کلیهی علایمش برطرف شود و هزینه کند و همهی دردهای او خوب نشود ممکن است اعتمادش را به پزشک از دست بدهد. خیلی مواقع دیده میشود که همکاران بیماری را برای درمان واریس ارجاع دادهاند که بهطور واضح مشکلات مربوط به دیسک کمر یا مفاصل دارد و چند رگ واریسی هم دیده میشود. علامت دیگر ورم اندام تحتانی است که خصوصیات خاصی دارد. تورم معمولاً صبح که بیمار از خواب بیدار میشود حداقل است و در طول روز که فرد میایستد و کارها را انجام میدهد، افزایش مییابد و در ساعات عصر و شب به حداکثر اندازهی خود میرسد. نکتهی دیگر این است که ورم واریسی معمولاً پشت پا و انگشتان را درگیر نمیکند؛ از مچ پا به بالاست. همین به افتراق ورمهای لنفاوی از ورمهای واریسی کمک میکند. واریس اگر پیشرفت کند علامت بعدی این است که هموسیدرین زیر پوست رسوب میکند و پیگمانتاسیونهای دایمی ایجاد میکند. اگر خیلی بیتوجهی شود و بیماری پیشرفت کند واریس شدید میشود و بهصورت خارش و اگزما و در نهایت زخمهای وریدی خود را نشان میدهد که درجهی شدید بیماری است. برای درمان بیشترین معضل را با این گروه داریم که به واریس توجه نکرده و دچار اولسرهای واریسی شدهاند. ممکن است خود واریس دچار فلبیت سطحی و التهاب شود که خیلی شبیه سلولیت و عفونتهای پوستی است ولی علت آن لخته در وریدهای واریسی است. گاهی وقتها هم آنقدر این رگها بزرگ و متسع میشوند که پوست را تخریب میکنند و باعث خونریزی میشوند. خیلی از بیماران در مرحلهی پیشرفته پوستشان نازک است و روی ورید باز میشود و خونریزی میکند. لطفاً در رابطه با اتیولوژی واریس توضیح بفرمایید. در رابطه با اتیولوِژی، باید ابتدا پاتوفیزیولوژی را در نظر بگیریم: یعنی افزایش فشار وریدی و دیلاتاسیون. اما دو علت کاملاً شناخته شده برای واریس داریم که معمولاً هم به آن توجه نمیشود. مهمترین علت ارث که نقش آن در بروز واریس کاملاً مشخص است. نکتهی دوم سابقهی ترومبوفلبیت و ترومبوز ورید عمقی (DVT) قبلی است که زمینهی بروز واریس را فراهم میکند. یعنی حدود ۲۰ درصد بیماران که به DVT مبتلا میشوند، حتی اگر درمان صحیح هم انجام شود، دچار واریس میشوند. سایر علل مثل ایستادنهای طولانی، حاملگیهای مکرر، قد بلند، وضعیت هورمونی خانمها، زور زدنهای مکرر شکمی مثلاً در افرادی که یبوست طولانی دارند، چاقی و تحرک کم افراد در زندگی شهری همه باعث تشدید و زمینهساز واریس میشوند. اما دو علت اول در راس همه است. آیا ابتلا به واریس سن خاصی دارد؟ به نکتهی خوبی اشاره کردید. واریس یک فرآیند تخریبی رو به جلو است. بنابراین هر چه زمان بیشتر بگذرد، میزان بروز علایم واریس بیشتر میشود. بنابراین کسی که زمینهی ژنتیکی و ارثی دارد در سن ۲۰ یا ۲۵ سالگی کمتر علایم و شواهد واریس دارد تا سنین بالاتر. در واقع میتوان گفت بیماری سنین میانسالی است تا بیماری جوانان، و در خانمها شایعتر است؟ بله، بیماری از سنین جوانی شروع میشود و در سنین میانسالی اگر درمان نشود علایم به حداکثر شدت میرسد. آیا داروی خاصی میتواند زمینهی بروز واریس را فراهم کند؟ داروهای هورمونی، قرصهای ضد حاملگی (OCP)، استروژن و پروژسترون در بروز واریس نقش دارد. کورتیکواستروئیدها چطور؟ نه، بهطور مستقیم بررسی نشده است. و دربارهی سیگار؟ اگرچه در بیماریهای عروقی همهجا رد پای سیگار هست، دربارهی واریس هنوز سیگار را بهطور مستقیم متهم نکردهاند! چه بیماریهای همراهی در تشدید یا بروز واریس نقش دارند؟ دو گروه از بیماریهای همراه در این دسته هستند: یک دسته بیماریهای نورولوژیکی که باعث تحرک کمتر افراد شود یا فلجهای عضلانی ایجاد کند که با از بین رفتن پمپ عضلانی پا، فرد نتواند از مکانیسم برگشت خون توسط پمپ عضلات ساق استفاده کند. دستهی دوم بیماریهای قلبی، سرکوب کنندهی ایمنی (ایمونوساپرسیو) و سوءتغذیه است که در بهبود زخمها و عوارض واریسها مشکل ایجاد میکند و بهبود را با تاخیر و اختلال کامل مواجه میکند. 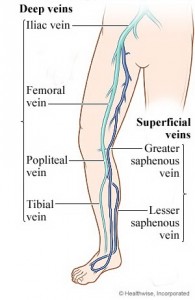 در بحث درمان، هنگامی که بیمار به هر دلیل به پزشک مراجعه میکند و در معاینه وریدهای برجسته دیده میشود، چه بیمار از علایمی شاکی باشد یا نباشد، اولین قدم درمانی چیست؟ حتی اگر فرد علامت بالینی نداشته باشد یا درصد علایم خیلی کم باشد، اولین توصیهی پزشک به بیمار باید تغییر سبک زندگی باشد. برخلاف آنچه همه فکر میکنند پیادهروی و ورزش باعث تشدید واریس نمیشود و حتی جزو درمانهاست. با همان مکانیسم گفته شده، پمپ عضلات ساق چه خارجی (اکسترنال) و چه داخلی (اینترنال) فعال میشود و برگشت خون را تشدید میکند. در یک بررسی فشار وریدها را در حالت ایستاده اندازهگیری کردند، سپس همان فرد در حالتی که فشار در حال اندازهگیری بود، شروع به راه رفتن کرد. دیده شد که فشار وریدها کم میشود. بنابراین اگر وضعیتهای مختلف بدن را مقایسه کنیم، حالت ایستاده یا نشستهی بیحرکت مضرتر است تا فرد در محیط کار راه برود و حرکت کند. پس اولین توصیه تغییر سبک زندگی یعنی افزایش ورزش و تحرک و کاهش وزن است. اگر فرد داروهای هورمونی بهویژه OCP استفاده میکند، باید از روشهای غیرهورمونی استفاده کند و نهایتاً در مواقع خواب بالش زیر پا بگذارد که اندام ارتفاع پیدا کند و برگشت خون وریدی بهسمت قلب بهتر انجام شود. آیا گذاشتن چهارپایه در حالت نشسته زیر پا، تاثیری در کمک به بازگشت وریدی دارد؟ تاثیر زیادی ندارد. تنها اگر ارتفاع چهارپایه بهحدی برسد که پا به سطح قلب برسد، موثر است! معمولاً توصیه میشود در حالتی که فرد در محیط کار اداری روی صندلی نشسته است، ورزش پاشنه و نوک انگشت ساعتی ۱۰ بار تکرار شود. حتی اگر شخص در حالت ایستاده است و نمیتواند جابهجا شود، باید درجا روی پنجهی پا ۱۰ بار در ساعت بلند شود. نکتهی دوم پس از تغییر سبک زندگی، استفاده از درمان فشاری یا بهاصطلاح عامیانه جورابهای واریس است. جورابهای واریس طراحی خاصی دارند که باعث بهبود برگشت خون به قلب میشوند. حتی زخمهای وریدی را توانستهایم فقط با جوراب واریس درمان کنیم. جورابها ۴ کلاس فشار دارند که باید برای درمان واریس اندازهگیریهایی انجام دهیم و از کلاس فشار ۲ و ۳ استفاده کنیم. اینطور نیست که فرد برای دریافت جوراب به داروخانه برود و بخرد. علت اندازهگیری چیست؟ چون در این روند فشار باید بر اندام وارد شود و از آنجایی که قطر همهی اندامها یکی نیست، بنابراین مصرف یک نوع جوراب برای همه موثر نیست. باید اندازهگیریهای درست برای پوشش خارجی پا انجام شود تا بین جوراب و اندام تطابق برقرار باشد. متاسفانه هنوز در داخل کشور به این فنآوری نرسیدهایم. اسم علمی کامل این جورابها Graded compression stocking است، یعنی فشارها بهصورت درجهبندی شده از مچ پا بهسمت ران کاهش مییابد. یک اشتباه در اندازهگیری میتواند باعث شود فشار در بالا بیشتر شود و نقش گارو را ایفا کند و جلوی تخلیهی وریدی پا را بگیرد! بههرحال باید جورابها را دقیق شناخت و استاندارد آن را رعایت کرد و شرکتهای داخلی را تشویق کرد بهسمت تولید بروند. با یک درجهبندی و اندازهگیری صحیح میتوان حدود ۵۰ درصد بیماران را با استفاده از جوراب واریس درمان کرد. پس جوراب واریس تنها باعث جلوگیری از پیشرفت بیماری نمیشود، بلکه میتواند بهطور کامل بیماری را درمان کند؟ اگر انتظار داریم که با پوشیدن جوراب عروق واریسی درمان شود، خیر با جوراب درمان نمیشود. ولی دینامیک گردش خون پا، درد و ورم و خستگی را درمان میکند و در واقع همهی علایم را بهجز ظاهر پا درمان میکند و از آنجاییکه جلوی افزایش فشار وریدی را میگیرد پیشرفت بیماری را هم محدود میکند. اینها استانداردهای اولیه است و همکاران پزشک خانواده اگر استانداردهای اندازهگیری و روش آن را بلد باشند، میتوانند به بیمار کمک کنند. آیا داروهایی هم برای درمان وجود دارد؟ داروهایی برای درمان هست، اما این داروها عمدتاً در مواردی که اولسر وریدی ایجاد شده باشد، کمک میکند نه واریس ساده و بیعارضه. از این داروها عصارهی شاه بلوط هندی را میتوان نام برد که تحت عنوان «فیتوون» در بازار موجود است و قبلاً هم بهصورت پماد «ونوگل» وجود داشت. در مرحلهی زخم استفاده از آسپیرین و داروی پنتوکسیفیلین کمک میکند، اما استفاده از آسپیرین برای درمان واریس سادهی بدون عارضه هیچ جایی ندارد. آیا برای کاهش علایم همراه، استفاده از مسکنها یا دیورتیک برای کاهش ادم توصیه میشود؟ وقتی ادم شدید داریم، تجویز دیورتیک بهطور موقت کمک میکند که حجم اندام سریعتر به نرمال برگردد تا بیمار بتواند جوراب بپوشد، زیرا در ادم شدید بیمار ممکن است نتواند جوراب بپوشد. در مورد مسکنها ممنوعیتی برای استفاده از آنها برای تسکین درد و التهاب وجود ندارد. در رابطه با روشهای درمان جراحی چه اندیکاسیونهایی وجود دارد؟ ما در انتخاب جراحی یا روشهای معادل جراحی مثل لیرز یا رادیوفرکوئنسی که تازهترین روشهای درمانی است، چند عامل را در نظر میگیریم: اول خواستهی بیمار در رابطه با زیبایی اندام؛ دوم اینکه روشهای درمانی قبلی انجام شده اما نتیجهی مطلوب حاصل نشده باشد؛ و مسالهی سوم ظرفیت و پذیرش بیمار برای پوشیدن جوراب است، چون بهترین حالت استفاده از جوراب این است که فرد صبح که از خواب بیدار شد، پیش از اینکه ورم پا آغاز شود، جوراب را بپوشد و تا شب در تمام ساعات روز پوشیده باشد. برای این حالت بیمار ظرفیت پذیرش بالایی میخواهد که بتواند در تمام ساعات و در هوای شرجی گیلان و فصل گرما جوراب را بپوشد. خیلی از بیماران پذیرش این مطلب را ندارند؛ برخی فوبی نسبت به لباسهای تنگ دارند و باید روشهای درمانی دیگری را برایشان در نظر بگیریم. وقتی رگ واریسی داریم، برای انجام اقدامات بعدی اول باید بدانیم شدت نارسایی چقدر است که با استفاده از فوتوپلاتیسموگرافی میتوانیم این را تعیین کنیم و خوشبختانه الان «واسکولار لب» بیمارستان رازی رشت برای اولین بار فوتوپلاتیسموگرافی را انجام میدهد. دوم باید آناتومی نارسایی را بهطور کامل تعیین کنیم و بهاصطلاح نقشهی کار را بهدست بیاوریم: آیا دریچهی سافنوفمورال یا دریچهی سافنوپوپلیتهال نارساست یا وریدهای پرفوران (رابط وریدهای عمقی به سطحی) نارساست؟ خوشبختانه با استفاده از مهارتی که همکاران رادیولوژیست در سونوگرافی داپلر بهدست آوردهاند، میتوان دقیقاً تعیین کرد کدام دریچه و کدام پرفوران نارساست و آیا وریدهای عمقی هم بههمراه سطحی نارسا هستند یا نه. وقتی مکان نارسایی تعیین شد، باید مسیر نارسا را اصلاح کنیم. فرض کنیم سافن بزرگ و دریچهی سافنوفمورال نارساست، آنوقت باید سافن بزرگ برداشته شود یا بهطریقی از مسیر اصلی عبور خارج شود و دریچهی نارسا را ببندیم. حالا این کار میتواند با جراحی انجام شود که برش در کشالهی ران داده میشود و دریچه را میبندیم و با روشهایی رگ را خارج میکنیم. خوب طبعاً برشهایی روی پا و اسکار ایجاد میشود. همینجا میتوانیم این خبر خوب را بدهیم که روشی ابداع کردهایم که بهجز برش ۲ سانتیمتری در کشالهی ران و سوراخ چند میلیمتری اطراف زانو هیچ اسکاری روی بدن نماند. این موضوع پایاننامهای است که ۵۰ مورد رادیوفرکوئنسی را با این روش مقایسه کردهایم و قرار است گزارش شود. از نظر زیبایی این روش معادل لیزر است. و روشهای معادل جراحی؟ انسداد و قطع (Ablation) مسیر وریدها را میتوان بهوسیلهی لیزر یا رادیوفرکوئنسی انجام داد. یعنی پروب لیزر یا رادیوفرکوئنسی را با راهنمایی (گاید) سونوگرافی داخل ورید بفرستیم و از داخل ورید را بسوزانیم، بعد بهتدریج بدن این ورید را جذب میکند. دربارهی شاخههای واریسی و وریدهای پرفوران هم تحولات زیادی انجام گرفته است. ما در وریدهای پرفوران با گاید سونوگرافی مادهی اسکلروزان تزریق میکنیم و میبندیم. شاخهها هم بهجای برش، تکتک با تزریق فوم و مادهی اسکلروزان بسته میشود که امروزه در این رابطه نتایج بسیار خوبی گرفته شده است و در ایران شاید بتوان گفت در این زمینه پیشرو هستیم. نتایج کدام روش بهتر است؟ آمار هنوز جراحی را استاندارد طلایی میداند، اما چه نوع جراحی؟ جراحی که درست انجام شود و با برنامهریزی دقیق پیش از عمل حدود جراحی مشخص شده باشد، بهویژه با این روش جدید ما. این را مقایسه کنید با اینکه بیمار بستری شود و چند روز از کار بیافتد. بیمار پس از این عملها چند روز ناتوانی دارد و کی میتواند به سر کار برگردد؟ معمولاً با روش جدید ما دو تا سه روز پس از عمل جراحی بیمار میتواند سر کار برگردد. اما میزان درد جراحی از عمل رادیوفرکوئنسی و لیزر بیشتر است. البته پس از چند ماه دیگر مریض درد ندارد. اما مهم این است که بیمار در هنگام انجام این روند چقدر از محل کار و زندگی خود دور میشود. دربارهی رادیوفرکوئنسی که در حال حاضر بهصورت روتین انجام میشود، شخص فقط یک تا دو ساعت در کلینیک بهصورت موضعی کارش انجام میشود و ترخیص میشود و در واقع عمل سرپایی است. مریض دو روز محدودیت حرکتی دارد و دو هفته محدودیت ورزش سنگین. در واقع وقتی مریض پنجشنبه این عمل را انجام دهد، شنبه سر کار حاضر است. بنابراین در مقایسه با جراحی، شخصی که لیزر یا رادیوفرکوئنسی انجام میدهد از محیط کار یا منزل دور نمیشود و درد کمتری را پس از عمل تحمل میکند. حتی در یک مقالهی جدید درد رادیوفرکوئنسی از لیزر هم کمتر است. فقط یکی از معضلات این روش این است که مجراسازی (Recanalization) چند ماهه در داخل سافن در ۵ تا ۱۰ درصد موارد دیده میشود و در واقع عود داریم. با جراحی عود نداریم؟ چرا، پس از جراحی هم عود داریم، چون واریس یک زمینهی ارثی دارد و ما هم که همهی رگها را برنمیداریم، فقط رگ مبتلا را برمیداریم. هنوز آخرین جملهای که برای متقاعد کردن بیمار باید گفت این است که پس از عمل واریس باید سبک زندگی را عوض کنی، چاق نشوی، داروی هورمونی مصرف نکنی و جوراب بپوشی تا عود کمتر شود. در واریس بحث عمدهی ما عود است یعنی ما با جراحی واریس کار را تمام نمیکنیم. واریس مثل علف هرزی است که در باغچه میروید و هر زمانی باید درمان شود. یعنی با جراحی تنهی سافن را درمان میکنیم و سپس هر زمانی هر شاخهای دچار واریس شد باید اسکلروتراپی کنیم. دربارهی اسکلروتراپی بفرمایید. با استفاده از مواد اسکلروزان چه بهصورت مایع و چه بهصورت فوم که هر دو موجود است، میتوانیم واریس را در شاخهها تخریب کنیم. گرچه این را هم نیاز است بدانیم که بسیاری از مکاتب امروزه حتی برای تنهی سافن هم از فوم استفاده میکنند. یعنی حتی از رادیوفرکوئنسی هم استفاده نمیکنند که یک کار سرپایی است و درد و عارضه ایجاد نمیکند. در رابطه با هزینهها چه تفاوتی بین روشهای جراحی و لیزر و رادیوفرکوئنسی وجود دارد؟ آیا سازمانهای بیمهگر تعهدی در قبال این عملها دارند؟ در ایران اگر بخواهیم مقایسه کنیم بحث تعرفهها درهم است و ما بهواسطهی علاقهای که به توسعهی فلبولوژی داریم، درمانها را با هزینههای کمتری انجام میدهیم، یعنی پزشکان یارانه پرداخت میکنند! اما با این هزینههای فعلی باید هزینهی لیزر در مقایسه با جراحی بیشتر باشد. در رادیوفرکوئنسی هزینهی دریافتی ما از هزینهی مصوب انجمن جراحان ایران هم کمتر است، برای اینکه بیمهها پوشش نمیدهند و ما میخواهیم خدمت را ارایه بدهیم. اما طبیعتاً جراحی هزینهی بستری، هتلینگ، جراح و متخصص بیهوشی دارد. در روشهای رادیوفرکوئنسی هتلینگ و بیهوشی را نداریم، در عوض پروبهای یکبار مصرف آن قیمت قابل توجهی دارد. یعنی در هر بار رادیوفرکوئنسی حدود ۵۰۰ تا ۵۵۰ هزار تومان فقط وسیله مصرف میشود. بههرحال اگر شرایط تعرفهای مناسب باشد، این دو روند تقریباً همهزینه هستند، اما در شرایط فعلی هزینهی رادیوفرکوئنسی و لیزر بیشتر است. در زمینهی تشخیص نیاز به اقدام تشخیصی دیگری هست یا همینکه رگ واریسی رویت شد تشخیص مسجل است؟ کلاً تشخیص با دیدن رگهای واریسی مسجل میشود. اما گاهی شما در تشخیص شک دارید. بهعنوان مثال چند تلانژکتازی کوچک داریم و یک ورم قابل توجه؛ در این مرحله شما بین علایم و علت بیماری، عدم تطابق بالینی دارید. پس بهازای هر قدم که برمیدارید باید یک علت قابل توجه داشته باشید. زمانی که بیمار واریس دارد، ورم ندارد و نبضهای پا خوب است، آنوقت تشخیص واریس است و درمان را شروع میکنیم. هر گاه خواستیم اقدام دیگری انجام دهیم، آنگاه باید بررسی کنیم و براساس آن بررسیها واکنش بعدی را انجام دهیم. فرض کنید شما مریضی را که واریس تشخیص دادهاید و جوراب هم توصیه کردهاید و فعلاً اقدام دیگری نمیخواهید انجام دهید، نیاز به درخواست سونوگرافی نیست، چون واکنش ما با این سونوگرافی تفاوتی نمیکند. توصیه میشود زمانی که تشخیص واریس مسجل شد، یک فوتوپلاتیسموگرافی پایه برای ارزیابی شدت بیماری در شروع درمان درخواست کنیم تا بعد اگر تغییراتی در مسیر درمان ایجاد شد در مقایسه با تست اولیه بتوانیم تغییرات را مشاهده کنیم. اگر فوتوپلاتیسموگرافی را همکاران پزشک عمومی درخواست کنند، بیمه پوشش میدهد؟ بیمهی تامین اجتماعی میپذیرد، اما هنوز خدمات درمانی نپذیرفته است.
در بحث درمان، هنگامی که بیمار به هر دلیل به پزشک مراجعه میکند و در معاینه وریدهای برجسته دیده میشود، چه بیمار از علایمی شاکی باشد یا نباشد، اولین قدم درمانی چیست؟ حتی اگر فرد علامت بالینی نداشته باشد یا درصد علایم خیلی کم باشد، اولین توصیهی پزشک به بیمار باید تغییر سبک زندگی باشد. برخلاف آنچه همه فکر میکنند پیادهروی و ورزش باعث تشدید واریس نمیشود و حتی جزو درمانهاست. با همان مکانیسم گفته شده، پمپ عضلات ساق چه خارجی (اکسترنال) و چه داخلی (اینترنال) فعال میشود و برگشت خون را تشدید میکند. در یک بررسی فشار وریدها را در حالت ایستاده اندازهگیری کردند، سپس همان فرد در حالتی که فشار در حال اندازهگیری بود، شروع به راه رفتن کرد. دیده شد که فشار وریدها کم میشود. بنابراین اگر وضعیتهای مختلف بدن را مقایسه کنیم، حالت ایستاده یا نشستهی بیحرکت مضرتر است تا فرد در محیط کار راه برود و حرکت کند. پس اولین توصیه تغییر سبک زندگی یعنی افزایش ورزش و تحرک و کاهش وزن است. اگر فرد داروهای هورمونی بهویژه OCP استفاده میکند، باید از روشهای غیرهورمونی استفاده کند و نهایتاً در مواقع خواب بالش زیر پا بگذارد که اندام ارتفاع پیدا کند و برگشت خون وریدی بهسمت قلب بهتر انجام شود. آیا گذاشتن چهارپایه در حالت نشسته زیر پا، تاثیری در کمک به بازگشت وریدی دارد؟ تاثیر زیادی ندارد. تنها اگر ارتفاع چهارپایه بهحدی برسد که پا به سطح قلب برسد، موثر است! معمولاً توصیه میشود در حالتی که فرد در محیط کار اداری روی صندلی نشسته است، ورزش پاشنه و نوک انگشت ساعتی ۱۰ بار تکرار شود. حتی اگر شخص در حالت ایستاده است و نمیتواند جابهجا شود، باید درجا روی پنجهی پا ۱۰ بار در ساعت بلند شود. نکتهی دوم پس از تغییر سبک زندگی، استفاده از درمان فشاری یا بهاصطلاح عامیانه جورابهای واریس است. جورابهای واریس طراحی خاصی دارند که باعث بهبود برگشت خون به قلب میشوند. حتی زخمهای وریدی را توانستهایم فقط با جوراب واریس درمان کنیم. جورابها ۴ کلاس فشار دارند که باید برای درمان واریس اندازهگیریهایی انجام دهیم و از کلاس فشار ۲ و ۳ استفاده کنیم. اینطور نیست که فرد برای دریافت جوراب به داروخانه برود و بخرد. علت اندازهگیری چیست؟ چون در این روند فشار باید بر اندام وارد شود و از آنجایی که قطر همهی اندامها یکی نیست، بنابراین مصرف یک نوع جوراب برای همه موثر نیست. باید اندازهگیریهای درست برای پوشش خارجی پا انجام شود تا بین جوراب و اندام تطابق برقرار باشد. متاسفانه هنوز در داخل کشور به این فنآوری نرسیدهایم. اسم علمی کامل این جورابها Graded compression stocking است، یعنی فشارها بهصورت درجهبندی شده از مچ پا بهسمت ران کاهش مییابد. یک اشتباه در اندازهگیری میتواند باعث شود فشار در بالا بیشتر شود و نقش گارو را ایفا کند و جلوی تخلیهی وریدی پا را بگیرد! بههرحال باید جورابها را دقیق شناخت و استاندارد آن را رعایت کرد و شرکتهای داخلی را تشویق کرد بهسمت تولید بروند. با یک درجهبندی و اندازهگیری صحیح میتوان حدود ۵۰ درصد بیماران را با استفاده از جوراب واریس درمان کرد. پس جوراب واریس تنها باعث جلوگیری از پیشرفت بیماری نمیشود، بلکه میتواند بهطور کامل بیماری را درمان کند؟ اگر انتظار داریم که با پوشیدن جوراب عروق واریسی درمان شود، خیر با جوراب درمان نمیشود. ولی دینامیک گردش خون پا، درد و ورم و خستگی را درمان میکند و در واقع همهی علایم را بهجز ظاهر پا درمان میکند و از آنجاییکه جلوی افزایش فشار وریدی را میگیرد پیشرفت بیماری را هم محدود میکند. اینها استانداردهای اولیه است و همکاران پزشک خانواده اگر استانداردهای اندازهگیری و روش آن را بلد باشند، میتوانند به بیمار کمک کنند. آیا داروهایی هم برای درمان وجود دارد؟ داروهایی برای درمان هست، اما این داروها عمدتاً در مواردی که اولسر وریدی ایجاد شده باشد، کمک میکند نه واریس ساده و بیعارضه. از این داروها عصارهی شاه بلوط هندی را میتوان نام برد که تحت عنوان «فیتوون» در بازار موجود است و قبلاً هم بهصورت پماد «ونوگل» وجود داشت. در مرحلهی زخم استفاده از آسپیرین و داروی پنتوکسیفیلین کمک میکند، اما استفاده از آسپیرین برای درمان واریس سادهی بدون عارضه هیچ جایی ندارد. آیا برای کاهش علایم همراه، استفاده از مسکنها یا دیورتیک برای کاهش ادم توصیه میشود؟ وقتی ادم شدید داریم، تجویز دیورتیک بهطور موقت کمک میکند که حجم اندام سریعتر به نرمال برگردد تا بیمار بتواند جوراب بپوشد، زیرا در ادم شدید بیمار ممکن است نتواند جوراب بپوشد. در مورد مسکنها ممنوعیتی برای استفاده از آنها برای تسکین درد و التهاب وجود ندارد. در رابطه با روشهای درمان جراحی چه اندیکاسیونهایی وجود دارد؟ ما در انتخاب جراحی یا روشهای معادل جراحی مثل لیرز یا رادیوفرکوئنسی که تازهترین روشهای درمانی است، چند عامل را در نظر میگیریم: اول خواستهی بیمار در رابطه با زیبایی اندام؛ دوم اینکه روشهای درمانی قبلی انجام شده اما نتیجهی مطلوب حاصل نشده باشد؛ و مسالهی سوم ظرفیت و پذیرش بیمار برای پوشیدن جوراب است، چون بهترین حالت استفاده از جوراب این است که فرد صبح که از خواب بیدار شد، پیش از اینکه ورم پا آغاز شود، جوراب را بپوشد و تا شب در تمام ساعات روز پوشیده باشد. برای این حالت بیمار ظرفیت پذیرش بالایی میخواهد که بتواند در تمام ساعات و در هوای شرجی گیلان و فصل گرما جوراب را بپوشد. خیلی از بیماران پذیرش این مطلب را ندارند؛ برخی فوبی نسبت به لباسهای تنگ دارند و باید روشهای درمانی دیگری را برایشان در نظر بگیریم. وقتی رگ واریسی داریم، برای انجام اقدامات بعدی اول باید بدانیم شدت نارسایی چقدر است که با استفاده از فوتوپلاتیسموگرافی میتوانیم این را تعیین کنیم و خوشبختانه الان «واسکولار لب» بیمارستان رازی رشت برای اولین بار فوتوپلاتیسموگرافی را انجام میدهد. دوم باید آناتومی نارسایی را بهطور کامل تعیین کنیم و بهاصطلاح نقشهی کار را بهدست بیاوریم: آیا دریچهی سافنوفمورال یا دریچهی سافنوپوپلیتهال نارساست یا وریدهای پرفوران (رابط وریدهای عمقی به سطحی) نارساست؟ خوشبختانه با استفاده از مهارتی که همکاران رادیولوژیست در سونوگرافی داپلر بهدست آوردهاند، میتوان دقیقاً تعیین کرد کدام دریچه و کدام پرفوران نارساست و آیا وریدهای عمقی هم بههمراه سطحی نارسا هستند یا نه. وقتی مکان نارسایی تعیین شد، باید مسیر نارسا را اصلاح کنیم. فرض کنیم سافن بزرگ و دریچهی سافنوفمورال نارساست، آنوقت باید سافن بزرگ برداشته شود یا بهطریقی از مسیر اصلی عبور خارج شود و دریچهی نارسا را ببندیم. حالا این کار میتواند با جراحی انجام شود که برش در کشالهی ران داده میشود و دریچه را میبندیم و با روشهایی رگ را خارج میکنیم. خوب طبعاً برشهایی روی پا و اسکار ایجاد میشود. همینجا میتوانیم این خبر خوب را بدهیم که روشی ابداع کردهایم که بهجز برش ۲ سانتیمتری در کشالهی ران و سوراخ چند میلیمتری اطراف زانو هیچ اسکاری روی بدن نماند. این موضوع پایاننامهای است که ۵۰ مورد رادیوفرکوئنسی را با این روش مقایسه کردهایم و قرار است گزارش شود. از نظر زیبایی این روش معادل لیزر است. و روشهای معادل جراحی؟ انسداد و قطع (Ablation) مسیر وریدها را میتوان بهوسیلهی لیزر یا رادیوفرکوئنسی انجام داد. یعنی پروب لیزر یا رادیوفرکوئنسی را با راهنمایی (گاید) سونوگرافی داخل ورید بفرستیم و از داخل ورید را بسوزانیم، بعد بهتدریج بدن این ورید را جذب میکند. دربارهی شاخههای واریسی و وریدهای پرفوران هم تحولات زیادی انجام گرفته است. ما در وریدهای پرفوران با گاید سونوگرافی مادهی اسکلروزان تزریق میکنیم و میبندیم. شاخهها هم بهجای برش، تکتک با تزریق فوم و مادهی اسکلروزان بسته میشود که امروزه در این رابطه نتایج بسیار خوبی گرفته شده است و در ایران شاید بتوان گفت در این زمینه پیشرو هستیم. نتایج کدام روش بهتر است؟ آمار هنوز جراحی را استاندارد طلایی میداند، اما چه نوع جراحی؟ جراحی که درست انجام شود و با برنامهریزی دقیق پیش از عمل حدود جراحی مشخص شده باشد، بهویژه با این روش جدید ما. این را مقایسه کنید با اینکه بیمار بستری شود و چند روز از کار بیافتد. بیمار پس از این عملها چند روز ناتوانی دارد و کی میتواند به سر کار برگردد؟ معمولاً با روش جدید ما دو تا سه روز پس از عمل جراحی بیمار میتواند سر کار برگردد. اما میزان درد جراحی از عمل رادیوفرکوئنسی و لیزر بیشتر است. البته پس از چند ماه دیگر مریض درد ندارد. اما مهم این است که بیمار در هنگام انجام این روند چقدر از محل کار و زندگی خود دور میشود. دربارهی رادیوفرکوئنسی که در حال حاضر بهصورت روتین انجام میشود، شخص فقط یک تا دو ساعت در کلینیک بهصورت موضعی کارش انجام میشود و ترخیص میشود و در واقع عمل سرپایی است. مریض دو روز محدودیت حرکتی دارد و دو هفته محدودیت ورزش سنگین. در واقع وقتی مریض پنجشنبه این عمل را انجام دهد، شنبه سر کار حاضر است. بنابراین در مقایسه با جراحی، شخصی که لیزر یا رادیوفرکوئنسی انجام میدهد از محیط کار یا منزل دور نمیشود و درد کمتری را پس از عمل تحمل میکند. حتی در یک مقالهی جدید درد رادیوفرکوئنسی از لیزر هم کمتر است. فقط یکی از معضلات این روش این است که مجراسازی (Recanalization) چند ماهه در داخل سافن در ۵ تا ۱۰ درصد موارد دیده میشود و در واقع عود داریم. با جراحی عود نداریم؟ چرا، پس از جراحی هم عود داریم، چون واریس یک زمینهی ارثی دارد و ما هم که همهی رگها را برنمیداریم، فقط رگ مبتلا را برمیداریم. هنوز آخرین جملهای که برای متقاعد کردن بیمار باید گفت این است که پس از عمل واریس باید سبک زندگی را عوض کنی، چاق نشوی، داروی هورمونی مصرف نکنی و جوراب بپوشی تا عود کمتر شود. در واریس بحث عمدهی ما عود است یعنی ما با جراحی واریس کار را تمام نمیکنیم. واریس مثل علف هرزی است که در باغچه میروید و هر زمانی باید درمان شود. یعنی با جراحی تنهی سافن را درمان میکنیم و سپس هر زمانی هر شاخهای دچار واریس شد باید اسکلروتراپی کنیم. دربارهی اسکلروتراپی بفرمایید. با استفاده از مواد اسکلروزان چه بهصورت مایع و چه بهصورت فوم که هر دو موجود است، میتوانیم واریس را در شاخهها تخریب کنیم. گرچه این را هم نیاز است بدانیم که بسیاری از مکاتب امروزه حتی برای تنهی سافن هم از فوم استفاده میکنند. یعنی حتی از رادیوفرکوئنسی هم استفاده نمیکنند که یک کار سرپایی است و درد و عارضه ایجاد نمیکند. در رابطه با هزینهها چه تفاوتی بین روشهای جراحی و لیزر و رادیوفرکوئنسی وجود دارد؟ آیا سازمانهای بیمهگر تعهدی در قبال این عملها دارند؟ در ایران اگر بخواهیم مقایسه کنیم بحث تعرفهها درهم است و ما بهواسطهی علاقهای که به توسعهی فلبولوژی داریم، درمانها را با هزینههای کمتری انجام میدهیم، یعنی پزشکان یارانه پرداخت میکنند! اما با این هزینههای فعلی باید هزینهی لیزر در مقایسه با جراحی بیشتر باشد. در رادیوفرکوئنسی هزینهی دریافتی ما از هزینهی مصوب انجمن جراحان ایران هم کمتر است، برای اینکه بیمهها پوشش نمیدهند و ما میخواهیم خدمت را ارایه بدهیم. اما طبیعتاً جراحی هزینهی بستری، هتلینگ، جراح و متخصص بیهوشی دارد. در روشهای رادیوفرکوئنسی هتلینگ و بیهوشی را نداریم، در عوض پروبهای یکبار مصرف آن قیمت قابل توجهی دارد. یعنی در هر بار رادیوفرکوئنسی حدود ۵۰۰ تا ۵۵۰ هزار تومان فقط وسیله مصرف میشود. بههرحال اگر شرایط تعرفهای مناسب باشد، این دو روند تقریباً همهزینه هستند، اما در شرایط فعلی هزینهی رادیوفرکوئنسی و لیزر بیشتر است. در زمینهی تشخیص نیاز به اقدام تشخیصی دیگری هست یا همینکه رگ واریسی رویت شد تشخیص مسجل است؟ کلاً تشخیص با دیدن رگهای واریسی مسجل میشود. اما گاهی شما در تشخیص شک دارید. بهعنوان مثال چند تلانژکتازی کوچک داریم و یک ورم قابل توجه؛ در این مرحله شما بین علایم و علت بیماری، عدم تطابق بالینی دارید. پس بهازای هر قدم که برمیدارید باید یک علت قابل توجه داشته باشید. زمانی که بیمار واریس دارد، ورم ندارد و نبضهای پا خوب است، آنوقت تشخیص واریس است و درمان را شروع میکنیم. هر گاه خواستیم اقدام دیگری انجام دهیم، آنگاه باید بررسی کنیم و براساس آن بررسیها واکنش بعدی را انجام دهیم. فرض کنید شما مریضی را که واریس تشخیص دادهاید و جوراب هم توصیه کردهاید و فعلاً اقدام دیگری نمیخواهید انجام دهید، نیاز به درخواست سونوگرافی نیست، چون واکنش ما با این سونوگرافی تفاوتی نمیکند. توصیه میشود زمانی که تشخیص واریس مسجل شد، یک فوتوپلاتیسموگرافی پایه برای ارزیابی شدت بیماری در شروع درمان درخواست کنیم تا بعد اگر تغییراتی در مسیر درمان ایجاد شد در مقایسه با تست اولیه بتوانیم تغییرات را مشاهده کنیم. اگر فوتوپلاتیسموگرافی را همکاران پزشک عمومی درخواست کنند، بیمه پوشش میدهد؟ بیمهی تامین اجتماعی میپذیرد، اما هنوز خدمات درمانی نپذیرفته است. 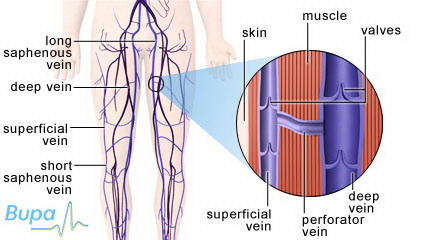 گاه بیمار با زخمهای واریسی به ما میرسد. اولین اقدام در زمان بروز زخم چیست؟ اولین اقدام دربارهی زخم مثل همهی زخمهای غیرعفونی مراقبت مناسب از زخم و تقویت بهبود بافت و ترمیم نسجی است. مصرف اسید استیک، ساولن و بتادین باعث تخریب بافت جوانهای (گرانولیشن) و تاخیر در ترمیم میشود، بنابراین باید از پوشش مناسبی که مهاجرت عناصر ترمیمی زخم را افزایش دهد استفاده کرد که همان پانسمان مرطوب است. باید شستوشو با سرم و پانسمان با گاز وازلینه یا پانسمانهای اسفنجی جاذب رطوبت انجام شود. مسالهی مهمتر در درمان زخم واریسی استراحت مطلق بیمار و بالا بردن پا است تا روند بازگشت وریدی بیمار تصحیح شود. قدم بعدی استفاده از مواد موضعی و دارویی است. اینجاست که داروهایی چون عصارهی شاه بلوط هندی و پنتوکسیفیلین و آسپیرین با دوز mg 325-300 در روز کمک میکند. اگر بیمار اگزما دارد توصیه به استفاده از هیدروکورتیزون و پوشش مناسب زخم میشود. زمانی که ادم را با استراحت کم کردیم و پوشش مناسب زخم انجام شد، سپس بحث درمان فشاری مطرح میشود، یعنی جوراب. در این زمان که درمان زخم بهطور اولیه شروع شد و بیمار از جوراب استفاده کرد، باید ببینیم چه کمک اضافهای میتوانیم به بیمار بکنیم. در این مرحله باید یک سونوگرافی داپلر برای بررسی دریچهها و وریدهای عمقی و پرفوران انجام شود و سپس میتوانیم با درمان عامل زمینهای و مشکل وریدی، بهبود زخم را تسریع کنیم.در افرادی که بهعلت بیماری زمینهای در معرض واریس هستند، چه توصیهای برای پیشگیری دارید؟ در این بیماران باید گردش خون را اصلاح کنیم. نه فقط برای واریس بلکه برای اصطلاح کلیتر نارسایی وریدی، استفاده از جوراب توصیه میشود. در بیمارانی که از کودکی مبتلا به پولیو هستند، یا کسانی که فعال هستند یا Brace دارند در پا ورم دیده میشود که باید جوراب واریس بپوشند. پمپهای فشاری اکسترنالی هست تحت عنوان Intermittent pneumatic compression که ماساژ پا را انجام میدهد و در واقع زمانی که عضلات انقباض و حرکت خود را از دست میدهند، بهجای انقباض اینترنال، از خارج باعث بهبود گردش خون پا میشود. بهویژه برای بیماران آسیب نخاعی که در منزل بستری هستند، توصیه میشود برای جلوگیری از DVT در منزل از این پمپها استفاده شود. در افرادیکه زمینهی ارثی دارند و هنوز بیماری در آنها ایجاد نشده است، غیر از تغییر سبک زندگی احتیاج به اقدامی مثلاً پوشیدن جوراب هم هست؟ توصیه میشود در مشاغل سخت از جوراب واریس برای پیشگیری استفاده شود. همانطور که گفته شد، واریس بیماری کشندهای نیست. عوارض جدی آن چیست؟ زخم و DVT. البته اگر DVT ایجاد شود با ایجاد آمبولی ریه میتواند کشنده باشد، اما درصد بروز آن بالا نیست و در واریس بهنسبت وسعت زیادی که در جامعه دارد، خیلی کم است. ادم و اگزما را هم باید در نظر گرفت. پیگمانتاسیون ایجاد شده هم مثل تاتو باقی میماند و حذف نمیشود. بنابراین تغییرات ظاهری زیبایی هم مهم است. آیا با روش هایی مثل لیزر و… میتوان پیگمانتاسیون را از بین برد؟ باید از همکاران متخصص پوست سوال کنید. اما در هر حال باید علت را درمان کرد. اگر نکتهی تکمیلی خاصی مدنظر دارید، بفرمایید. در رابطه با واریس نیاز به توجه بیشتری است. چون امروزه با پیشرفت تکنولوژی روشهای مختلفی برای درمان وجود دارد. در یک طرح تحقیقاتی در حال بررسی میزان شیوع واریس در سطح استان گیلان هستیم و مسالهی دوم بررسی میزان نگرش و آگاهی مردم دربارهی پیشگیری واریس است تا آنرا اصلاح کنیم و نهایتاً با بیشتر شدن اقدامات درمانی جلوی ضررهای اقتصادی و تاثیر آن را در سلامت، حتی اگر تنها از نظر زیبایی باشد، بگیریم. اما در انتها یک سوال خارج از واریس: دربارهی رگهایی که بهعلت تزریق دارو یا مواد مخدر دچار التهاب و فلبیت میشوند، چه اقداماتی نیاز است؟ دربارهی فلبیت ناشی از تزریق در اندام فوقانی و تحتانی روند برخود متفاوت است. نکتهی مهم این است که اگر فلبیت چرکی نباشد، یعنی چرک واضح و تموج نداشته باشد، بهجز کمپرس گرم، آنتیبیوتیک و مسکن نیاز به درمان دیگری ندارد. اما چرک واضح باید با جراحی تخلیه شود وگرنه باعث سپسیس و از دست رفتن عضو میشود. پس قرمزی و سلولیت خیلی مهم نیست، اما چرک باید غیر از تخلیه شدن، با برش جراحی دبریدمان هم بشود. اما در پا، اگر فلبیت نزدیک محل اتصال سافنوفمورال باشد، باید حتماً با سونوگرافی بررسی شود. اگر در فاصلهی کمتر از یک سانتیمتر از وریدهای عمقی باشد، بیمار باید برای سه هفته داروی ضدانعقاد بگیرد. این فاصله خیلی مهم است، چون اگر اینقدر نزدیک باشد، لخته میتواند ورید عمقی را مسدود کند. نکتهی دیگر اینکه این افراد (معتادان تزریقی) در اندام تحتانی بهکرات و بهوفور DVT دارند. چون مدام مادهی محرک تزریق میکنند و همین مساله منجر به نیاز به درمان ضدانعقاد و جوراب و جراحی میشود. رگهای طنابی که بر اثر تزریق ایجاد میشود، قابل برگشت است؟ معمولاً بهمرور زمان جذب میشوند. تغییرات رنگی چهطور؟ بهمرور جذب میشود. اما اگر بخواهیم با جراحی رگها را تخلیه کنیم اسکار زشتتری از خود بهجا میگذارد. هروئین تزریق شده زیر پوست نیاز به تخلیه دارد؟ اگر عفونی نباشد خیر. میتوان منتظر شد خودش اصلاح شود و زخم نکروتیک خودش پوستریزی میکند.
گاه بیمار با زخمهای واریسی به ما میرسد. اولین اقدام در زمان بروز زخم چیست؟ اولین اقدام دربارهی زخم مثل همهی زخمهای غیرعفونی مراقبت مناسب از زخم و تقویت بهبود بافت و ترمیم نسجی است. مصرف اسید استیک، ساولن و بتادین باعث تخریب بافت جوانهای (گرانولیشن) و تاخیر در ترمیم میشود، بنابراین باید از پوشش مناسبی که مهاجرت عناصر ترمیمی زخم را افزایش دهد استفاده کرد که همان پانسمان مرطوب است. باید شستوشو با سرم و پانسمان با گاز وازلینه یا پانسمانهای اسفنجی جاذب رطوبت انجام شود. مسالهی مهمتر در درمان زخم واریسی استراحت مطلق بیمار و بالا بردن پا است تا روند بازگشت وریدی بیمار تصحیح شود. قدم بعدی استفاده از مواد موضعی و دارویی است. اینجاست که داروهایی چون عصارهی شاه بلوط هندی و پنتوکسیفیلین و آسپیرین با دوز mg 325-300 در روز کمک میکند. اگر بیمار اگزما دارد توصیه به استفاده از هیدروکورتیزون و پوشش مناسب زخم میشود. زمانی که ادم را با استراحت کم کردیم و پوشش مناسب زخم انجام شد، سپس بحث درمان فشاری مطرح میشود، یعنی جوراب. در این زمان که درمان زخم بهطور اولیه شروع شد و بیمار از جوراب استفاده کرد، باید ببینیم چه کمک اضافهای میتوانیم به بیمار بکنیم. در این مرحله باید یک سونوگرافی داپلر برای بررسی دریچهها و وریدهای عمقی و پرفوران انجام شود و سپس میتوانیم با درمان عامل زمینهای و مشکل وریدی، بهبود زخم را تسریع کنیم.در افرادی که بهعلت بیماری زمینهای در معرض واریس هستند، چه توصیهای برای پیشگیری دارید؟ در این بیماران باید گردش خون را اصلاح کنیم. نه فقط برای واریس بلکه برای اصطلاح کلیتر نارسایی وریدی، استفاده از جوراب توصیه میشود. در بیمارانی که از کودکی مبتلا به پولیو هستند، یا کسانی که فعال هستند یا Brace دارند در پا ورم دیده میشود که باید جوراب واریس بپوشند. پمپهای فشاری اکسترنالی هست تحت عنوان Intermittent pneumatic compression که ماساژ پا را انجام میدهد و در واقع زمانی که عضلات انقباض و حرکت خود را از دست میدهند، بهجای انقباض اینترنال، از خارج باعث بهبود گردش خون پا میشود. بهویژه برای بیماران آسیب نخاعی که در منزل بستری هستند، توصیه میشود برای جلوگیری از DVT در منزل از این پمپها استفاده شود. در افرادیکه زمینهی ارثی دارند و هنوز بیماری در آنها ایجاد نشده است، غیر از تغییر سبک زندگی احتیاج به اقدامی مثلاً پوشیدن جوراب هم هست؟ توصیه میشود در مشاغل سخت از جوراب واریس برای پیشگیری استفاده شود. همانطور که گفته شد، واریس بیماری کشندهای نیست. عوارض جدی آن چیست؟ زخم و DVT. البته اگر DVT ایجاد شود با ایجاد آمبولی ریه میتواند کشنده باشد، اما درصد بروز آن بالا نیست و در واریس بهنسبت وسعت زیادی که در جامعه دارد، خیلی کم است. ادم و اگزما را هم باید در نظر گرفت. پیگمانتاسیون ایجاد شده هم مثل تاتو باقی میماند و حذف نمیشود. بنابراین تغییرات ظاهری زیبایی هم مهم است. آیا با روش هایی مثل لیزر و… میتوان پیگمانتاسیون را از بین برد؟ باید از همکاران متخصص پوست سوال کنید. اما در هر حال باید علت را درمان کرد. اگر نکتهی تکمیلی خاصی مدنظر دارید، بفرمایید. در رابطه با واریس نیاز به توجه بیشتری است. چون امروزه با پیشرفت تکنولوژی روشهای مختلفی برای درمان وجود دارد. در یک طرح تحقیقاتی در حال بررسی میزان شیوع واریس در سطح استان گیلان هستیم و مسالهی دوم بررسی میزان نگرش و آگاهی مردم دربارهی پیشگیری واریس است تا آنرا اصلاح کنیم و نهایتاً با بیشتر شدن اقدامات درمانی جلوی ضررهای اقتصادی و تاثیر آن را در سلامت، حتی اگر تنها از نظر زیبایی باشد، بگیریم. اما در انتها یک سوال خارج از واریس: دربارهی رگهایی که بهعلت تزریق دارو یا مواد مخدر دچار التهاب و فلبیت میشوند، چه اقداماتی نیاز است؟ دربارهی فلبیت ناشی از تزریق در اندام فوقانی و تحتانی روند برخود متفاوت است. نکتهی مهم این است که اگر فلبیت چرکی نباشد، یعنی چرک واضح و تموج نداشته باشد، بهجز کمپرس گرم، آنتیبیوتیک و مسکن نیاز به درمان دیگری ندارد. اما چرک واضح باید با جراحی تخلیه شود وگرنه باعث سپسیس و از دست رفتن عضو میشود. پس قرمزی و سلولیت خیلی مهم نیست، اما چرک باید غیر از تخلیه شدن، با برش جراحی دبریدمان هم بشود. اما در پا، اگر فلبیت نزدیک محل اتصال سافنوفمورال باشد، باید حتماً با سونوگرافی بررسی شود. اگر در فاصلهی کمتر از یک سانتیمتر از وریدهای عمقی باشد، بیمار باید برای سه هفته داروی ضدانعقاد بگیرد. این فاصله خیلی مهم است، چون اگر اینقدر نزدیک باشد، لخته میتواند ورید عمقی را مسدود کند. نکتهی دیگر اینکه این افراد (معتادان تزریقی) در اندام تحتانی بهکرات و بهوفور DVT دارند. چون مدام مادهی محرک تزریق میکنند و همین مساله منجر به نیاز به درمان ضدانعقاد و جوراب و جراحی میشود. رگهای طنابی که بر اثر تزریق ایجاد میشود، قابل برگشت است؟ معمولاً بهمرور زمان جذب میشوند. تغییرات رنگی چهطور؟ بهمرور جذب میشود. اما اگر بخواهیم با جراحی رگها را تخلیه کنیم اسکار زشتتری از خود بهجا میگذارد. هروئین تزریق شده زیر پوست نیاز به تخلیه دارد؟ اگر عفونی نباشد خیر. میتوان منتظر شد خودش اصلاح شود و زخم نکروتیک خودش پوستریزی میکند.
دکتر حسین همتی فوق تخصص جراحی عروق و اندوواسکولار استادیار دانشگاه علوم پزشکی گیلان نشانی: رشت، نرسیده به پل بوسار، ساختمان پزشکان زکریای رازی تلفن: ۷۲۲۰۵۱۳

پزشكان گيل
فرستادن نامه به این نویسنده | همهی نوشتههای پزشكان گيل
